

- Framsida
- Innehåll
- Förord
- Inledning
- Lagstiftning, policys och reformer med syfte att främja integrerad vård och omsorg
- Introduktion till ämnet
- Centrala iakttagelser
- Diskussion
- Hälsofrämjande och förebyggande arbete
- Introduktion till ämnet
- Centrala iakttagelser
- Diskussion
- Arbete med existentiell hälsa
- Introduktion till ämnet
- Centrala iakttagelser
- Diskussion
- Val- och etableringsfrihet i hälso- och sjukvården
- Introduktion till ämnet
- Centrala iakttagelser
- Diskussion
- Uppföljning av integrerad och sammanhållen vård
- Introduktion till ämnet
- Centrala iakttagelser
- Om indikatorer
- Förutsättningar för att jämföra de nordiska länderna utifrån sammanhållen vård
- Hur kan det nordiska samarbetet kring uppföljning utvecklas?
- Munhälsa, tandvård och hälso- och sjukvård
- Introduktion till ämnet
- Centrala iakttagelser
- Diskussion
- Slutsatser
- Lagstiftning, policys och reformer som syftar till att främja integrerad vård och omsorg
- Hälsofrämjande och förebyggande arbete
- Arbete med existentiell hälsa
- Val- och etableringsfrihet i hälso- och sjukvården
- Möjligheter för uppföljning av integrerad och sammanhållen vård
- Integrering av munhälsa och tandvård i hälso- och sjukvårdssystemen
- Reflektioner inför framtiden
- Utöka samarbetet kring evidensbaserade kunskapsunderlag
- Utveckla gemensamma instrument som stöd för utvecklingsarbete
- Öka erfarenhetsutbytet om prioriteringar
- Munhälsa behöver vara en del i sammanhållna vårdprocesser
- Öka den gemensamma användningen av hälsodataregister
- Stärk nätverk för ökat erfarenhetsutbyte
- Utveckla fortsatt beredskap för uppdrag av nordiska ministerrådet
- Bilaga 1 – Definitoner av centrala begrepp
- Bilaga 2 – Aktuella lagar i respektive land som syftar till att främja koordinerad och integrerad vård och omsorg
- Danmark
- Norge
- Sverige
- Finland
- Island
- Grönland
- Åland
- Om den här publikationen
MENU
Innehåll
Den här publikationen finns även som en webbtillgänglig online-version: https://pub.norden.org/temanord2022-548.

Förord
De nordiska länderna har vid en internationell jämförelse goda levnadsvillkor och förutsättningar för att leva långa och hälsosamma liv. Välfärdsystemen har också övergripande likheter. Men även om det finns övergripande gemensamma trender i länderna finns det också en del skillnader både när det gäller hälsa[1]Knudsen, AK, Allebeck, P, Tollånes, MC, Skogen, JC, Iburg, KM, McGrath, JJ, et al. Life expectancy and disease burden in the Nordic countries: results from the Global Burden of Diseases, Injuries, and Risk Factors Study 2017. The Lancet Public Health. 2019; 4(12):e658-e69., men också i styrning och organisation av hälso-och sjukvård och omsorg.
Allt fler lever längre och inte sällan också med olika kroniska sjukdomar som i sig ställer särskilda krav på verksamheterna inom vård och omsorg. Många invånare i länderna efterfrågar en mer koordinerad vård och omsorg, som genomsyras av ett tydligt helhetsperspektiv på den enskildes behov.
Världshälsoorganisationen (WHO) har utropat åren 2021–2030 som ett årtionde för ett hälsosamt åldrande. Under dessa tio år ska en mängd olika intressenter samlas för att stimulera åtgärder som kan utveckla tankar och agerande vad gäller ålder och åldrande, utveckla både vårdsystem och samhällen på ett sätt som främjar äldre människors förmågor.
Det är uppenbart att många av världens länder, inklusive de nordiska, behöver intensifiera arbetet med att utveckla hållbara system och processer för hälso- och sjukvård och omsorg i linje med de globala utvecklingsmålen i agenda 2030. Det handlar om att använda gemensamma resurser mer samordnat och effektivt med en samlad riktning som främjar jämlik hälsa, bättre samordnar vårdens olika insatser och ger större delaktighet för patienter och närstående.
Mot bakgrund av dessa gemensamma utmaningar initierade nordiska ministerrådet under det svenska ordförandeskapet 2018 ett initiativ inriktat på sammanhållen vård och omsorg, med syfte att bidra till ett ökat lärande inom några utvalda områden. Socialstyrelsen i Sverige har koordinerat arbetet.
Vi visste sedan tidigare att många icke-smittsamma sjukdomar kan förebyggas, dels genom tidiga insatser inom hälso- och sjukvården, dels genom ett samarbete mellan vården och andra aktörer. Pandemin orsakad av Covid -19 har gjort det tydligt att även allvarliga konsekvenser av smittsamma sjukdom påverkas av hälsa och levnadsvanor. Under pandemins gång blev det uppenbart att äldre personer, och personer med olika förebyggbara riskfaktorer och kroniska sjukdomar drabbades av svårare infektion jämfört med andra grupper. Även socioekonomiskt utsatta grupper har drabbats allvarligare. Därför har vi sett det som särskilt angeläget att inom projektet särskilt lyfta fram vikten av det hälsofrämjande och sjukdomsförebyggande arbetet.
Den här rapporten syftar till att sammanfatta ett antal centrala iakttagelser som gjorts under projektets gång. Den riktar sig till i första hand till beslutsfattare på regional och kommunal nivå ett de nordiska länderna, som genom olika beslut kan påverka utvecklingen av hälso- och sjukvård och omsorg. Den kan även vara av intresse för patientorganisationer och professioner och andra som är engagerade i frågor som rör utveckling av hälso- och sjukvård och omsorg.
Projektet har koordinerats av Ingrid Schmidt. Peter Lundholm har varit ansvarig för den del i projektet om handlar om munhälsa och tandvård. Rapporten, som sammanställts av en intern projektgrupp vid Socialstyrelsen, bygger på ett antal olika underlag som utarbetats under projektets gång, inklusive ett antal seminarier med deltagare från de nordiska länderna, som arrangerats i samarbete med European Observatory for Health Systems and Policy.
Natalia Borg, Analysavdelningen, Socialstyrelsen
Footnotes
- ^ Knudsen, AK, Allebeck, P, Tollånes, MC, Skogen, JC, Iburg, KM, McGrath, JJ, et al. Life expectancy and disease burden in the Nordic countries: results from the Global Burden of Diseases, Injuries, and Risk Factors Study 2017. The Lancet Public Health. 2019; 4(12):e658-e69.

Inledning
Under det svenska ordförandeskapet i nordiska ministerrådet 2018 togs flera initiativ till utvecklingsprojekt för att främja lärande och utveckling mellan de nordiska länderna. Ett av dem, och som Socialstyrelsen i Sverige fick i uppgift att koordinera, var ett projekt om sammanhållna vårdprocesser för patienter med komplexa vårdbehov. För patienter som har flera diagnoser och olika komplexa behov finns ofta brister i kontinuitet och koordination av insatser.
Projektet startade upp i årsskiftet 2019/2020 och har syftat till att öka lärandet om lagstiftning och andra strategier i de olika länderna med ambitionen att främja utvecklingen av sammanhållna och koordinerade vårdprocesser. Covid-19-pandemin som bröt ut under våren 2020 minskade möjligheterna att arbeta med den initiala inriktningen på projektet.
När det gäller utveckling av sammanhållna vårdprocesser i många länder, inklusive de nordiska, påverkades samtidigt hel del arbete i verksamheterna i önskvärd riktning, bland annat när det gäller införandet av digitala och mobila arbetssätt, vilket i många fall fört vården närmare patienterna.
De nordiska ländernas hälso- och sjukvårdssystem är i huvudsak decentraliserade, men det finns också skillnader i styrning, organisation och kultur. Det här märktes exempelvis i hanteringen av restriktionerna under covid-19 pandemin, där insatserna mellan länderna skiljde sig åt, åtminstone inledningsvis. Generellt kan det konstateras att Island, Norge och Danmark var tidiga med att införa många åtgärder, medan Finland och framförallt Sverige införde de flesta åtgärderna i ett något senare skede. Sverige avvek också när det gällde omfattningen av tvingande restriktioner och nedstängningar.
Syftet med den här rapporten är att sammanfatta ett antal lärdomar från projektet och är uppdelad i några olika temaområden
Innehållet omfattar:
- Lagstiftning, policys och reformer som syftar till att främja integrerad vård och omsorg
- Hälsofrämjande och sjukdomsförebyggande arbete som bedrivs i hälso- och sjukvården
- Begreppet existentiell hälsa och dess betydelse för en personcentrerad vård och omsorg
- Val- och etableringsfrihet i hälso- och sjukvården och kopplingen till sammanhållen och koordinerad vård
- Möjligheter för uppföljning av integrerad och sammanhållen vård och omsorg
- Integrering och samverkan gällande tandvård och munhälsa i hälso- och sjukvårdssystemen
Då begreppen sammanhållna vårdkedjor, sammanhållen vård och samordnad vård överlappar varandra och alla kan ses vara en del av en personcentrerad vård, och också integrerad vård kommer de att användas synonymt i rapporten. I Bilaga 1 återfinns definitioner av dessa samt andra centrala begrepp.
För majoriteten av temaområdena är rapporten indelad i en del som berör centrala iakttagelser, där källor presenteras, och en diskussionsdel, där likheter och skillnader mellan länderna jämförs. I diskussionsdelarna presenteras inte källor om samma information som redan lyfts i centrala iakttagelser nämns igen.
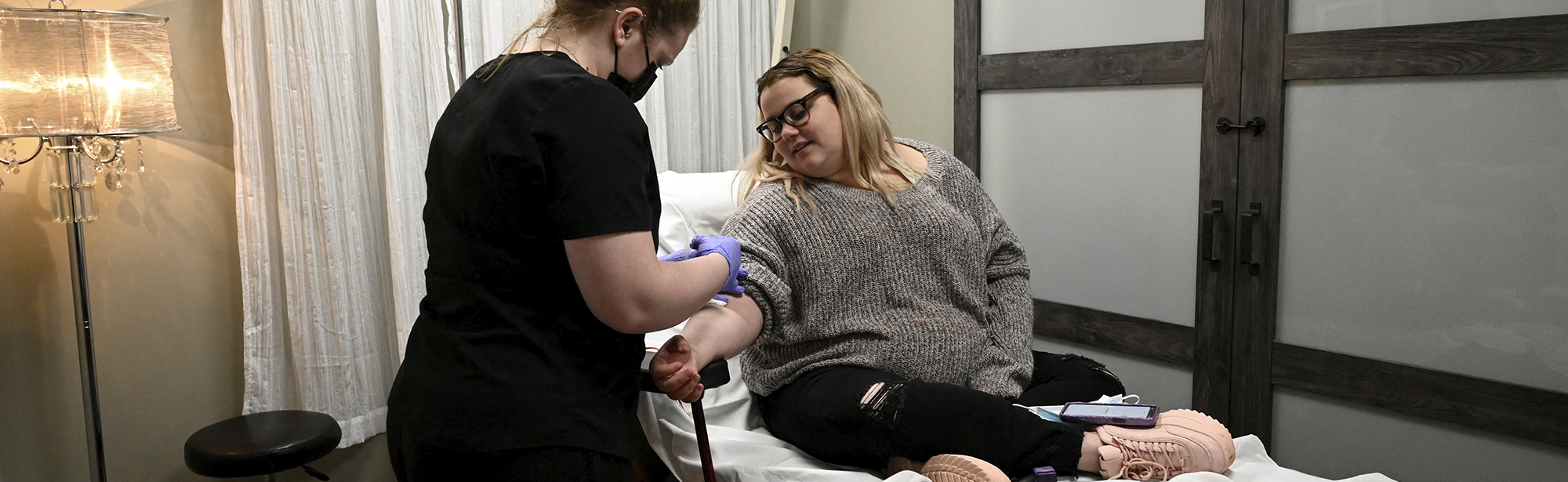
Lagstiftning, policys och reformer med syfte att främja integrerad vård och omsorg
Introduktion till ämnet
Sammanhållen och koordinerad vård och omsorg har varit ett prioriterat område i de nordiska länderna under lång tid och har varit föremål för ett flertal reformer under det senaste decenniet. Även om vissa positiva effekter går att utröna återstår mycket arbete för att skapa sammanhållna och koordinerade vårdkedjor. De patientgrupper som främst drabbas av dagens utmaningar är personer med flera olika sjukdomar samtidigt, inklusive gruppen multisjuka äldre. Det här avsnittet ger en överblick av aktuell lagstiftning, policyarbete och genomförda reformer som syftar till att främja koordinerad samt integrerad vård och omsorg i de nordiska länderna. Mer detaljerade beskrivningar av respektive lands aktuella lagar och förordningar inom området sammanhållen vård är samlade i Bilaga 2.
Centrala iakttagelser
Det här avsnittet beskriver kortfattat de viktigaste iakttagelserna från respektive land. Beskrivningarna för länderna har delats in i tre områden; ansvarsfördelning i hälso- och sjukvårdssystemet, aktuella reformer som syftar till att främja sammanhållen och koordinerad vård och omsorg samt utmaningar inom samordning och kontinuitet.
Danmark
Ansvarsfördelning i hälso- och sjukvårdssystemet
Danmark har ett decentraliserat styrsystem av hälso- och sjukvård med tre administrativa nivåer bestående av statlig, regional och lokal nivå. Den statliga nivån leds av Sundheds- og Ældreministeriet som ansvarar för att reglera samt bedriva tillsyn av sjukvårdssystemet och äldreomsorgen. På regional nivå organiseras den specialiserade somatiska och psykiatriska vården. Kommuner ansvarar på lokal nivå för primärvård samt omsorgstjänster.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
De lagar som reglerar vård och omsorg kompletteras med mer detaljerade bestämmelser och obligatoriska överenskommelser. År 2007 genomfördes stora strukturförändringar av hälso- och sjukvårdssystemet där sammanhållen vård stod i fokus. Reformerna innebar bland annat obligatoriska överenskommelser mellan regioner och kommuner avseende in- och utskrivningar på sjukhus, rehabilitering och IT-system.[1]Tangaard Andersen P. Jensen J-J. Healthcare reform in Denmark. Scand J Public Heath 2010.May;38(3):246–52. Den äldre medicinska patienten är en handlingsplan utformad av regeringen som upprättades 2012–2015 med flertalet uppdateringar sedan dess. Den syftar till att, genom lokala modeller och projekt, förbättra tvärsektoriellt samarbete och säkerställa hög kvalitét för en mer sammanhållen vård för äldre. 2020 genomfördes en djupgående utvärdering av det delprojekt som benämns stärkt sammanhang för de svagaste äldre. I utvärderingen lyfts bland annat vikten av ännu tätare samspel mellan personal i region och kommun, mindre fragmenterad enhetsstruktur och bredare användning av geriatrisk kompetens fram.[2]Slutevaluering som led i den nationale evaluering af satspuljen ”styrket sammenhæng for de svageste ældre” udarbehdet for Sundhedsstyrelsen december 2020
2022 röstade danska regioners styrelse fram en nämnd som ska styra arbetet mot ett mer sammanhängande regionalt sjukvårdssystem. Nämnden ansvarar bland annat för att nyinrättade hälsokluster av hälso- och sjukvårdsenheter som etableras runt akutsjukhusen, ska ha effekt på den sammanhållna vården för äldre och de med kroniska sjukdomar. De har även i uppdrag att kartlägga möjligheter för distansmonitorering och anpassa sjukvården i hemmet för äldre.[3]Generalforsamling 2022, nyt udvalg presenteras: Hämtad 2022-06-14 från: https://www.regioner.dk/gf22/services/gf22-nyheder/nyt-udvalg-praesenteres-ved-gf22-politikere-saetter-det-naere-sundhedsvaesen-hoejt-paa-prioriteringslisten
Utmaningar inom samordning och kontinuitet
Det pågår flera projekt och reformer för att förbättra samordning och kontinuitet. Trots detta är multisjuka fortsatt en utsatt grupp vad gäller koordinering av primärvård, socialtjänst och specialiserad vård. En mer sammanhållen och koordinerad vård med lättillgänglig informationsdelning mellan vård- och omsorgsgivare anses vara en viktig del i utvecklingen framåt. Ett annat område som utvecklas för att tillhandahålla god och kostnadseffektiv vård för äldre kroniskt sjuka är distansmonitorering. Det innebär att patient och vårdpersonal ska kunna följa centrala parametrar när patienten befinner sig i hemmet. Denna typ av monitorering för patienter med diagnoser såsom KOL och diabetes planeras att införas på nationell nivå under 2023.[4]Healthcare Denmark Chronic diseases. Hämtad 2022-06-02 från: https://www.healthcaredenmark.dk/healthcare-in-denmark/chronic-care-and-mental-health/chronic-diseases/
Footnotes
- ^ Tangaard Andersen P. Jensen J-J. Healthcare reform in Denmark. Scand J Public Heath 2010. May;38(3):246–52.
- ^ Slutevaluering som led i den nationale evaluering af satspuljen ”styrket sammenhæng for de svageste ældre” udarbehdet for Sundhedsstyrelsen december 2020
- ^ Generalforsamling 2022, nyt udvalg presenteras: Hämtad 2022-06-14 från: https://www.regioner.dk/gf22/services/gf22-nyheder/nyt-udvalg-praesenteres-ved-gf22-politikere-saetter-det-naere-sundhedsvaesen-hoejt-paa-prioriteringslisten
- ^ Healthcare Denmark Chronic diseases. Hämtad 2022-06-02 från: https://www.healthcaredenmark.dk/healthcare-in-denmark/chronic-care-and-mental-health/chronic-diseases/
Norge
Ansvarsfördelning i hälso- och sjukvårdssystemet
Norges hälso- och sjukvårdsystem kan närmast beskrivas som ”halvcentraliserat”. Både offentliga och privata aktörer är verksamma i ett system som är uppdelat på nationell, regional och lokal nivå. Helse- og omsorgsdepartementet ansvarar nationellt för förslag till lagstiftning och budgetallokering. Fyra regionala myndigheter ansvarar för specialistvård. Primärvård styrs kommunalt och tillhandahålls avtalsbaserat via allmänläkare som bedriver egen verksamhet.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
I syfte att göra vården mer sammanhållen genomfördes en stor samordningsreform i Norge 2012. Genom reformen antogs lagarna Hälso- och omsorgstjänstelagen, Folkhälsolagen och Föreskrift om habilitering och rehabilitering, individuell plan och koordinatorer, vilka syftade till att bättre koordinera vård- och omsorgsinsatser. Reformen medförde att kommuner har fullt ansvar för patienter som är utskrivningsklara från sjukhus. För att tillgodose det ökade behovet av kommunala tjänster har flertalet kommuner ingått interkommunala samarbeten efter reformen.[1]The Norwegian Care Coordination Reform – what npw. Tidsskriftet den norske legeforening 135:1528. 22 Sept2015 Antalet vårddygn för utskrivningsklara patienter minskade med knappt 60 procent efter reformens genomförande.[2]valuering av samhandlingsreformen. Slutrappart. Norges forskningsråd 2016
Ett av de mest aktuella initiativen på området är handlingsplanen Nasjonal helse- og sykehusplan 2020–2023 vilken är den norska regeringens strategi för hur vård och omsorg ska drivas de närmsta åren. Den syftar bland annat till att ytterligare utveckla specialistvårdens samarbete med lokal hälso- och sjukvård. Handlingsplanen har medfört att från och med den 1 januari 2022 ingår samarbetet och krav om gemensam planering mellan kommun och specialistvården i lagstiftningen under Hälso- och omsorgslagen.[3]Helsedoreltpratets rapportering på status og framgang for Najonal helse- og sykehusplan 2021
Utmaningar inom samordning och kontinuitet
Samordningsreformen har förbättrat samarbetet mellan kommuner och regioner men mer arbete krävs. En studie från 2018 drar slutsatsen att allmänläkare i högre utsträckning bör involveras i planering och koordinering på systemnivå.[4]Vassboten. A-D et al. General practitioners’ perspective on are coordination in primary health care: Aqualitative study. 2018 dec; 21 (4): 153–159 Andra utmaningar som lyfts fram är en försämrad försörjningskvot likt övriga nordiska länder, där en lägre andel yrkesaktiva ska ta hand om en större andel äldre. Redan nu framhävs problem med personalbrist bland sjuksköterskor och husläkare.[5]Helsedirektoratets rapportering på status og framgang for Najonal helse- og sykehusplan 2021
Footnotes
- ^ The Norwegian Care Coordination Reform – what npw. Tidsskriftet den norske legeforening 135:1528. 22 Sept2015
- ^ valuering av samhandlingsreformen. Slutrappart. Norges forskningsråd 2016
- ^ Helsedoreltpratets rapportering på status og framgang for Najonal helse- og sykehusplan 2021
- ^ Vassboten. A-D et al. General practitioners’ perspective on are coordination in primary health care: Aqualitative study. 2018 dec; 21 (4): 153–159
- ^ Helsedirektoratets rapportering på status og framgang for Najonal helse- og sykehusplan 2021

Sverige
Ansvarsfördelning i hälso- och sjukvårdssystemet
Sverige styrs genom ett decentraliserat och offentligt finansierat hälso- och sjukvårdssystem. Sveriges regering och riksdag styr hälso- och sjukvården på en statlig nivå genom lagstiftning och fördelning av statsbidrag till regioner och kommuner. Tillhandahållandet av tjänster inom både specialistvård, psykiatri och primärvård står regioner för medan kommuner ansvarar för omsorg och socialtjänst.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
Innehåll i fem olika lagar avser att göra vården mer sammanhållen. 2017 tillkom Lag om samverkan vid utskrivning från sluten hälso- och sjukvård vilken har stora likheter med norska Samordningsreformen. Det kommunala betalningsansvaret har blivit större för utskrivningsklara patienter, vilket har påvisat bättre resursutnyttjande av befintliga vårdplatser. Denna lag har även inneburit att många kommuner infört det som kallas trygg hemgång vilket är ett arbetssätt för att stödja patienter som skrivs ut från sjukhus och ge riktade insatser i hemmet.[1]Trygg hemgång. För effektivare och säkrare utskrivning från sluten hälso- och sjukvård. SKR
Mycket av det nu aktuella omställningsarbetet inom svensk sjukvård tar sitt avstamp i den statliga utredningen God och nära vård från 2019. Utredningen syftar till att vården i högre grad ska organiseras och bedrivas med utgångspunkt i patientens behov och förutsättningar. Vårdgivare ska i högre grad fokusera på individen och helhetsbilden.[2]God och nära vård. SOU 2019:29 Regeringen har tagit flera steg i omställningen till nära vård. Flera lagändringar trädde i kraft 2019 och innebär att regionerna ska organisera hälso- och sjukvården så att den ges nära befolkningen.[3]God och nära vård 2022, En omställning av hälso- och sjukvården med primärvården som nav. SKR 2022 föreslog regeringen en ny lag om sammanhållen vård- och omsorgsdokumentation som ska underlätta för vårdgivare att dela personuppgifter med varandra. Lagen föreslås träda i kraft den 1 januari 2023.[4]Sammanhållen vård- och omsorgsdokumentation. Hämtad 2022-06-02 från:https://www.regeringen.se/rattsliga-dokument/lagradsremiss/2022/01/sammanhallen-vard--och-omsorgsdokumentation/. Det pågår även utredningar gällande förstärkning av medicinsk kompetens inom äldreomsorgen för att förbättra den sammanhållna vården.
Utmaningar inom samordning och kontinuitet
Trots flera både tidigare och pågående initiativ för att stärka den sammanhållna vården finns utmaningar. Sverige förefaller i en internationell jämförelse ha en förhållandevis svag primärvård när det gäller just samordning och kontinuitet. I Sverige har en låg andel patienter en fast vårdkontakt trots att rätten till detta befästes redan 2010.[5]Primärvården I Europa. En översikt av finansiering, struktur och måluppfyllelse. 2017:4 Detta drabbar idag främst äldre och multisjuka som i stor utsträckning behöver stöd när det gäller egen vård och omsorg. Strukturella förändringar de senaste decennierna med ett ökat antal vårdgivare i Sverige har också bedömts försvåra för kontinuitet i vårdprocesserna.[6]Effektiv vård SOU 2016:2, särskilt om kontinuitet. Inom den psykiatriska vården går omställningen till en mer samordnad och trygg hemgång långsammare än inom den somatiska. Här finns det ett stort behov av att påskynda förbättring inom samordning. Flera nationella projekt pågår också för att främja utvecklingen.
Footnotes
- ^ Trygg hemgång. För effektivare och säkrare utskrivning från sluten hälso- och sjukvård. SKR
- ^ God och nära vård. SOU 2019:29
- ^ God och nära vård 2022, En omställning av hälso- och sjukvården med primärvården som nav. SKR
- ^ Sammanhållen vård- och omsorgsdokumentation. Hämtad 2022-06-02 från:https://www.regeringen.se/rattsliga-dokument/lagradsremiss/2022/01/sammanhallen-vard--och-omsorgsdokumentation/.
- ^ Primärvården I Europa. En översikt av finansiering, struktur och måluppfyllelse. 2017:4
- ^ Effektiv vård SOU 2016:2, särskilt om kontinuitet.
Finland
Ansvarsfördelning i hälso- och sjukvårdssystemet
Finlands hälso- och sjukvårdssystem anses vara det mest decentraliserade i Europa. Det finska sjukvårdsystemet är uppdelat på nationell, regional och lokal nivå. De två förstnämnda arbetar framförallt med lagstiftning, reglering och tillståndsprövningar, medan kommunerna ansvarar för det operativa tillhandahållandet av tjänster inom hälso- och sjukvård. Ytterligare decentralisering uppnås genom att en fjärdedel av tjänsterna inom sjukvården tillhandahålls av privata aktörer.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
Flertalet lagar reglerar den finska hälso- och sjukvården, delar av dessa innehåller bestämmelser riktade mot att göra vården mer sammanhållen. Med sikte på ett mer proaktivt förhållningsätt inom vård och omsorg pågår sedan 2019 arbetet med Social- och hälsovårdsreformen. Reformen syftar till att ge patienter snabbare vård och öka fokus på tidiga samt förebyggande insatser. Den innebär omkring 40 lagändringar avseende hälso- och sjukvård, landskapsdelning och landskapens ekonomi. De nya organiseringsansvaren utifrån reformarbetet ska inledas i januari 2023.[1]Om social- och hälsovårdsreformen. Hämtad 2022-06-02 från: https://soteuudistus.fi/sv/social-och-halsovardsreformen. Kvalitétsrekommendation för äldre benämns den rekommendation som togs fram 2003, vilken uppdateras med jämna mellanrum för att stödja verkställande av äldreomsorgslagen. Den framhäver bland annat hur kommuner ska arbeta för patientcentrerad service, hur äldres valfrihet i vården bör involveras samt hur utnyttjandet av digitalisering och teknik i äldreomsorgen ska förbättras. Den senaste kvalitétsrekommendationen för äldre avser sådant arbete mellan 2020–2023.[2]Kvalitétsrekommendation för att trygga ett bra åldrande och förbättra servicen 2020–2023. Social- och hälsovårdsministeriets publikationer 2020:30
Utmaningar inom samordning och kontinuitet
Urbanisering och ekonomiska trender har missgynnat små kommuner vad gäller etablering av hållbara initiativ inom koordinerad vård. Därför finns det en pågående omställning till en mer centraliserad styrning i Finlands sjukvårdssystem. 2016 gjordes en genomlysning av hälso- och sjukvården som resulterade i rekommendationen att mer uttalat fördela ansvar från kommuner till större sjukvårdsregioner. Denna omfördelning görs nu för att öka jämlikhet, effektivitet och koordinering. Avseende den koordinerade vården för äldre lyfts den växande andel som denna åldersgrupp utgör som en stor framtida utmaning.[3]Kvalitétsrekommendation för att trygga ett bra åldrande och förbättra servicen 2020–2023. Social- och hälsovårdsministeriets publikationer 2020:30
Footnotes
- ^ Om social- och hälsovårdsreformen. Hämtad 2022-06-02 från: https://soteuudistus.fi/sv/social-och-halsovardsreformen.
- ^ Kvalitétsrekommendation för att trygga ett bra åldrande och förbättra servicen 2020–2023. Social- och hälsovårdsministeriets publikationer 2020:30
- ^ Kvalitétsrekommendation för att trygga ett bra åldrande och förbättra servicen 2020–2023. Social- och hälsovårdsministeriets publikationer 2020:30
Island
Ansvarsfördelning i hälso- och sjukvårdssystemet
Islands hälso- och sjukvård organiseras på två administrativa nivåer. På en nationell nivå styrs välfärden av landets hälsoministerium medan den operativa delen styrs på lokal nivå. Landet är indelat i sju vårdregioner vilka ansvarar för att organisera och planera regionens vård. Ansvaret för att tillhandahålla vårdtjänster ligger lokalt på en eller två hälsoinstitutioner inom respektive region.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
Inga större reformer har skett under tidigt 2000-tal men 2019 upprättades Hälsopolicy 2020 med inriktning på sammanhållen vård. Denna behandlar bland annat landets vision kring att göra hälso- och sjukvården mer sammanhållen till och med 2030. Arbetet sker under sju nyckelområden inom vilka det finns ett antal underpunkter som ska ha implementerats till 2030. Ett område som nämns är att kommunikation behöver breddas mellan sjukvård och kommunal socialtjänst för att tillgodose ett ökat behov av vård för multisjuka äldre.[1] Health Policy. A Policy for Iceland’s health services until 2030. Government of Iceland 2019. Ytterligare ett initiativ för koordinerad vård är den handlingsplan avseende e-hälsostrategi som gavs ut 2016 av hälsoministeriet. Innehållet behandlar övergång till digitala arbetssätt och hur det ska kunna höja vårdkvaliteten. Denna har legat till grund för ett förbättrat informationsutbyte mellan regioner och sektorer för att få mer sömlösa vårdkedjor och minska dubbelarbete.[2]National E-health strategies 2016-2020. Directorate of Health
Utmaningar inom samordning och kontinuitet
Trots pågående initiativ kvarstår utmaningar i spåren av förändringar under 90-talet som ledde till decentralisering och mer fragmenterad vård. Dels förflyttades koordinering och administrativt ansvar från stat till lokal nivå. Dessutom privatiserades delar av vården vilket har lett till en svag primärvård med ökad andel privata aktörer utanför sjukhusen. De två förändringarna har gemensamt försvårat arbetet med sammanhållna vårdkedjor. De försök till förbättring som gjorts inom detta område har hittills inte gett fullt önskad effekt. En problematik som hälsoministeriet framhäver som framtida utmaning är personalfrågan. Många sjuksköterskor och läkare tjänstgör i andra nordiska länder vilket utarmar den kompetensen nationellt.[1]Health Policy. A Policy for Iceland’s health services until 2030. Government of Iceland 2019.
Footnotes
- ^ Health Policy. A Policy for Iceland’s health services until 2030. Government of Iceland 2019.
Grönland
Ansvarsfördelning i hälso- och sjukvårdssystemet
Strukturen för Grönlands hälso- och sjukvård skiljer sig från övriga nordiska länder. Till stor del är detta relaterat till geografi, traditioner och klimat. Grönlands hälso- och sjukvårdssystem är offentligt finansierat. Departementet för Sundhed ansvarar för överordnade administrativa uppgifter. Driften för den primära och sekundära sjukvården ligger på Styrelsen for Sundhed og Forebyggelse. Kommunerna som är fem till antalet ansvarar för äldreomsorgen.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
En viktig reform för att förbättra möjligheterna för sammanhållen vård infördes på Grönland 2011. Reformen innebar att landet delades in i fem olika regioner, från tidigare 16 distrikt. Ett viktigt mål var att fokusera på sammanhängande vårdförlopp för patienterna. Ett annat var att kunna rekrytera och behålla personal vid mindre sjukhus belägna vid kusten. 2017 utvärderades reformen med resultatet att det finns kvarstående utmaningar vad gäller samarbete och kommunikation mellan ledning och sjukvårdsenheter. Bristande kommunikation har lett till att kvalitéten på tvärfunktionellt samarbete på vissa håll fortsatt är bristfällig och i behov av förbättring.[1]Evaluering af Grönlands Sundhedsreform. Oplevde og målbare effekter 2017
Utmaningar inom samordning och kontinuitet
Ett kvarstående bristfälligt område är samarbetet kring utskrivningar och vårdförlopp mellan regioner och kommuner. En del av detta beror på resurs- och kapacitetsbrist för att ta emot patienter, men de geografiskt långa avstånden påverkar också. De stora avstånden leder även till långa tider för att träffa specialister. Inom detta område har dock tele- och videokommunikationen underlättat mycket. Äldre är de som i störst utsträckning drabbas av svag koordinering. När den äldre populationen studerats uttrycker de själva behov av mer sammanhängande vårdförlopp och samstämmighet i vårdprocesserna.[2]Evaluering af Grönlands Sundhedsreform. Oplevde og målbare effekter 2017

Åland
Ansvarsfördelning i hälso- och sjukvårdssystemet
Ålands hälso- och sjukvårdssystem är centraliserat. ÅHS (Ålands hälso- och sjukvård) styr och ansvarar för hela landets sjukvård. De är underställda landskapsregeringen som ansvarar för allmän styrning. Samarbete sker med sjukhusen i Helsingfors, Åbo och Uppsala för att bredda tillgång och kompetens.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
Det pågår sedan 2019 ett arbete med en ny socialvårdslag för att stärka fokus på individanpassat omhändertagande. Syftet med lagen är att trygga en jämlik rättighet till klientorienterad och tillräcklig socialservice. Den nya lagen syftar även till att flytta fokus i socialvården från korrigerande åtgärder till främjande av välfärd och tidigt stöd.[1]Förnyande av Socialvårdslagstiftning. Hämtad 2022-06-02 från: https://www.regeringen.ax/fornyande-socialvardslagstiftning En fråga som varit mycket omdebatterad är den eventuella kommunstrukturreformen som i förslagform syftat till att minska antalet kommuner från 16 till 4 för att försöka få arbetet i kommuner mer samordnat. Reformen är dock inget som ännu fått fullt gehör, antalet kommuner är år 2022 fortsatt 16.
Utmaningar inom samordning och kontinuitet
Vårdinformationssystemen är i behov av förbättring för sammanhållen vård.
Ett högt prioriterat område för ÅHS är förbättrade digitala system vad gäller sammanhållen journal och införandet av e-recept för att förbättra den sammanhållna vården.
Footnotes
- ^ Förnyande av Socialvårdslagstiftning. Hämtad 2022-06-02 från: https://www.regeringen.ax/fornyande-socialvardslagstiftning
Diskussion
I det här avsnittet kommenteras likheter och skillnader mellan övergripande policys och reformer som syftar till att främja koordinerad och integrerad vård och omsorg i de nordiska länderna. Avsnittet har delats in i samma tre delar som avsnittet ovan med centrala iakttagelser.
Ansvarsfördelning i hälso- och sjukvårdssystemet
Majoriteten av de nordiska länderna har decentraliserade styrsystem inom hälso- och sjukvården. Danmark, Sverige, Finland och Norge har alla system som är uppdelade på tre nivåer; statlig, regional och lokal nivå. Medan Finlands hälso- och sjukvårdssystem anses vara det mest decentraliserade i Europa kan Norges system sägas vara ”halvcentraliserat”. Gemensamt för dessa fyra länder är att den statliga nivån ansvarar för lagstiftning. I Danmark, Norge och Sverige ansvarar regionerna för specialistvård, medan det i Finland är kommunerna som ansvarar för detta. Dock kommer detta ansvar i Finland från och med 2023 övergå till de nyinstiftade välfärdsområdena. Islands hälso- och sjukvårdssystem styrs i stället på två olika nivåer, där lagstiftning och styrning sker på nationell nivå medan de operativa delarna styrs lokalt. Ålands hälso- och sjukvårdssystem är ännu mer centraliserat, där ÅHS styr och ansvarar för all sjukvård i landet. Grönlands styrsystem skiljer sig från övriga nordiska länder och styrs framförallt på statlig nivå även om kommunerna ansvarar för äldreomsorgen.
Aktuella reformer som syftar till att främja sammanhållen och koordinerad vård
Samtliga nordiska länder har reformer och uppdaterad lagstiftning när det gäller sammanhållen och koordinerad vård högt på agendan. Danmark, Norge och Sverige har alla gjort stora reformer avseende samarbete mellan regioner och kommuner för utskrivningsklara patienter. På flera håll har detta minskat antalet vårddygn för utskrivningsklara patienter. Ett stort fokus för flera av länderna ligger nu och framåt på att flytta vården närmare patienten. Exempelvis utgår mycket av Sveriges fortsatta omstrukturering av vården från utredningen God och nära vård. Även i Danmark och Finland pågår omstruktureringar för att få vården närmare patienten. Flertalet reformer fokuserar på den äldre delen av befolkningen med tanke på att denna är växande i förhållande till övrig befolkning. På detta spår lyfts det fram från flera länder, exempelvis Danmark och Sverige, att geriatrisk kompetens bör användas i större utsträckning för att få de äldres vård mer sammanhållen. En typ av reform som också är genomgående i många länder är att till viss del centralisera styrningen genom att minska antalet små administrativa distrikt. Exempelvis har Grönland gjort en stor sammanslagning av sina sjukvårdsdistrikt och Finland har en pågående reform där en stor del av syftet är att slå ihop regioner för att få mer enhetlig styrning.
Utmaningar inom samordning och kontinuitet
Generellt sett kan sägas att trots att flertalet reformer och lagförändringar görs på området sammanhållen vård har samtliga nordiska länder fortsatta utmaningar här. Utmaningarna uppstår ofta vid ansvarsskifte där organisatoriska mellanrum kan finnas. Exempelvis vid skifte mellan olika vårdformer eller vid förflyttning mellan hälso- och sjukvård och socialtjänst. De som framförallt drabbas av dessa brister är den äldre och multisjuka Samtidigt finns demografiska utmaningar med en växande äldre befolkning och mindre andel i yrkesverksam ålder. I flera länder har försök gjorts för att skapa en mer sammanhållen och koordinerad vård, även om många projekt är pågående kvarstår hittills utmaningarna. Koordinering inom primärvården anses utmanande i flera av länderna. I flera länder bedöms pågå ett paradigmskifte mot att vården ska bli mer personcentrerad och individanpassas samt ske närmre patienten i hemmet. En sådan riktningsförändring är utmanande och ställer stora organisatoriska krav. Exempel på initiativ i denna riktning från Sverige är den statliga utredningen God och nära vård. Satsningar på digitala informationssystem och förbättrade förutsättningar att utbyta och återanvända information bedöms också centralt för att uppnå samordning och kontinuitet. Digitala förbättringsprojekt är något samtliga nordiska länder arbetar med.


Hälsofrämjande och förebyggande arbete
Introduktion till ämnet
De flesta av de stora kroniska sjukdomarna är möjliga att förebygga genom stöd och interventioner för rökstopp, minskad alkoholkonsumtion, ökad fysisk aktivitet, hälsosamma matvanor och stöd för stresshantering. Världshälsoorganisationen (WHO) och Europeiska kommissionen har genomfört stora satsningar i syfte att öka de hälsofrämjande och förebyggande inslagen i världens hälsosystem. Utmaningarna i arbetet med levnadsvanor ser dock olika ut- också i de nordiska länderna- vilket påverkar vilken typ av insatser som genomförs. Samtliga länder har dock riktlinjer och rekommendationer för olika sjukdomsområden, och det förebyggande arbetet i hälso- och sjukvården är i de flesta fall inbyggt i riktlinjerna för kroniska sjukdomar. Att arbeta hälsofrämjande och sjukdomsförebyggande är sedan tidigare också prioriterat i lagstiftning och nationella policyer i samtliga nordiska länder, inklusive i de självstyrande områdena Färöarna, Grönland och Åland.
Även om det finns övergripande gemensamma trender i länderna finns det också vissa noterbara skillnader i livslängd och i levnadsvanor[1]Knudsen, AK, Allebeck, P, Tollånes, MC, Skogen, JC, Iburg, KM, McGrath, JJ, et al. Life expectancy and diseaseburden in the Nordic countries: results from the Global Burden of Diseases, Injuries, and Risk Factors Study2017. The Lancet Public Health. 2019; 4(12):e658-e69. (se Figur 1). Medellivslängden i Norden 2018 var i snitt 83,4 år för kvinnor och 78,1 år för män, och män har kortare livslängd än kvinnor både i Norden och globalt. I en nordisk jämförelse ses störst skillnader i medellivslängd mellan könen i Finland, där kvinnor lever 5,4 år längre än män. Lägst skillnad i medellivslängd mellan könen ses på Island, där kvinnor i snitt lever 3,2 år längre än män.[2]ECD, Health statistics 2018. Hämtad 2022-06-14 från: https://stats.oecd.org/Index.aspx?ThemeTreeId=9
Footnotes
- ^ Knudsen, AK, Allebeck, P, Tollånes, MC, Skogen, JC, Iburg, KM, McGrath, JJ, et al. Life expectancy and diseaseburden in the Nordic countries: results from the Global Burden of Diseases, Injuries, and Risk Factors Study2017. The Lancet Public Health. 2019; 4(12):e658-e69.
- ^ ECD, Health statistics 2018. Hämtad 2022-06-14 från: https://stats.oecd.org/Index.aspx?ThemeTreeId=9
Figur 1. Medellivslängd
Beräknad återstående medellivslängd vid födseln, 2018.
Källa: OECD, Health statistics.
I Figur 2 illustreras förlorade levnadsår i respektive land relaterat till fyra av de mest centrala levnadsvanorna. Figuren visar att de nordiska länderna har både egna specifika utmaningar men också gemensamma förbättringsområden.[1]Knudsen, AK, Allebeck, P, Tollånes, MC, Skogen, JC, Iburg, KM, McGrath, JJ, et al. Life expectancy and disease burden in the Nordic countries: results from the Global Burden of Diseases, Injuries, and Risk Factors Study 2017. The Lancet Public Health. 2019; 4(12):e658-e69.
Hälsoutvecklingen på Åland och Färöarna är likvärdig med den i Finland och Danmark. På Grönland finns det relativt stora utmaningar när det gäller psykisk ohälsa, övervikt och fetma, drogmissbruk, rökning och suicid.
Footnotes
- ^ Knudsen, AK, Allebeck, P, Tollånes, MC, Skogen, JC, Iburg, KM, McGrath, JJ, et al. Life expectancy and disease burden in the Nordic countries: results from the Global Burden of Diseases, Injuries, and Risk Factors Study 2017. The Lancet Public Health. 2019; 4(12):e658-e69.
Figur 2. Riskfaktorer och förlorade levnadsår
Beräknat antal förlorade kvalitétsjusterade levnadsår (DALY:s) på grund av fyra levnadsvanerelaterade riskfaktorer, per 100 000 invånare 2017.
Källa: Global Burden of Disease Collaborative Network. GBD Study 2017. Institute for Health Metrics and Evaluation (IHME), 2018.
Centrala iakttagelser
Det här avsnittet beskriver kortfattat de viktigaste lärdomarna från respektive land. Beskrivningarna för länderna har delats in i tre områden; ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande arbete, riktlinjer inom hälsofrämjande arbete och utmaningar inom hälsofrämjande arbete.
Danmark
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande arbete
I Danmarks hälso- och sjukvårdslag framgår att hälso- och sjukvården ska främja befolkningens hälsa samt förebygga och behandla sjukdom och lidande. Regionerna och kommunerna är enligt lag ansvariga för att hälso- och sjukvården erbjuder förebyggande och hälsofrämjande tjänster och behandlingar till samtliga patienter (903 af 26/08/2019).
Riktlinjer inom hälsofrämjande arbete
Nationella riktlinjer används som stöd vid beslut och vägledning vid behandling samt ger patienterna möjlighet att sätta sig in i processen[1]Hvad er en national klinisk retningslinje (NKR)? [Elektronisk resurs]. Köpenhamn, Danmark; 2016.. Riktlinjerna innehåller även livsstilsråd om bland annat kost och fysisk aktivitet[2]National klinisk retningslinje for udvalgte sundhedsfaglige indsatser ved rehabilitering til patienter med type 2 diabetes. Köpenhamn, Danmark: Sundhedsstyrelsen; 2015.. Satsningar har också gjorts för personer med kroniska sjukdomar, där handlingsplaner och strategier utformats.
Utmaningar inom hälsofrämjande arbete
Några av de största utmaningarna bedöms vara dels att förbättra tillgängligheten till primärvård, dels att säkra och samordna vården för personer med kroniska sjukdomar, som utgör cirka 1 miljon av Danmarks 5,8 miljoner invånare har kroniska sjukdomar. Precis som i många andra länder förekommer även ojämlikhet, med sämre hälsa hos personer med lägre socioekonomisk status[3]Romm, KL, Gardsjord, ES, Gjermundsen, K, Aguirre Ulloa, M, Berentzen, LC, Melle, I. Designing easy access to care for first-episode psychosis in complex organizations. Early intervention in psychiatry. 2019; 13(5):1276-82..
Footnotes
- ^ Hvad er en national klinisk retningslinje (NKR)? [Elektronisk resurs]. Köpenhamn, Danmark; 2016.
- ^ National klinisk retningslinje for udvalgte sundhedsfaglige indsatser ved rehabilitering til patienter med type 2 diabetes. Köpenhamn, Danmark: Sundhedsstyrelsen; 2015.
- ^ Romm, KL, Gardsjord, ES, Gjermundsen, K, Aguirre Ulloa, M, Berentzen, LC, Melle, I. Designing easy access to care for first-episode psychosis in complex organizations. Early intervention in psychiatry. 2019; 13(5):1276-82.
Norge
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande arbete
I Norge är kommunerna ansvariga för att erbjuda invånarna hälsofrämjande och förebyggande tjänster[1]Helsedirektoratet. Veileder for kommunale frisklivssentraler. Etablering, organisering og tilbud. Oslo, Norge: Helsedirektoratet; 2019.. Organisationsstrukturen i Norges sjukvård strävar efter att vården ska vara lika tillgänglig för samtliga invånare, oavsett geografisk plats och socioekonomisk status. Att minska ojämlikhet i hälsa och arbeta hälsofrämjande är högt prioriterat. Här arbetar myndigheter, län och kommuner tillsammans för måluppfyllelse.
Riktlinjer inom hälsofrämjande arbete
Hälsodirektoratet ansvarar för att ta fram och arbeta med nationella riktlinjer, nationella råd och nationell vägledning. Riktlinjerna och råden är främst till för att vägleda hälso- och sjukvårdspersonal i det kliniska arbetet med patienten och nationella riktlinjer finns utformade inom olika sjukdomsområden[2]Kartlegging av hypertensjon ved forebygging av hjerte- og karsykdom. Oslo, Norge: Helsedirektoratet; 2017.. Det finns också separata riktlinjer för matvanor vid olika kroniska sjukdomar, råd om fysisk aktivitet samt förebyggande insatser mot hjärt-kärlsjukdom.
Utmaningar med hälsofrämjande arbete
Utmaningarna inom hälso- och sjukvården i Norge handlar bland annat om patient|centrering. Kommunala vårdtjänster spelar en viktig roll i att möjliggöra samordnad vård, arbeta mer förebyggande och hälsofrämjande i ett tidigt skede, skapa närhet till mer vård för invånarna och utöka tillgängligheten. För att uppnå detta krävs dock en förändrad kommunal struktur; regeringen behöver se över samarbetet mellan olika aktörer, utforma nya policyer samt skapa långsiktiga riktlinjer.
För personer med kroniska sjukdomar är det förebyggande arbetet av stor vikt. När livsstilsförändringar ska genomföras behöver personens aktivitet och motivation stödjas och aktiveras, och arbetet behöver också följas upp systematiskt. Uppföljningen av personer med kroniska sjukdomar kan också öka genom att olika uppföljningssystem används och utvecklas.

Sverige
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande arbete
I Sverige är det hälsofrämjande- och sjukdomsförebyggande arbetet nära kopplat till det mer övergripande folkhälsoarbetet. Regeringen, genom Socialdepartementet, fördelar uppdrag till olika myndigheter inom hälsoområdet, exempelvis till Socialstyrelsen och Folkhälsomyndigheten[1]Regeringen. Så styrs Sverige [Internet]. 2019. Hämtad 2022-06-14 från: https://www.regeringen.se/sa-styrs-sverige/arbetet-pa-nationell-niva/. Folkhälsomyndigheten har det övergripande ansvaret för folkhälsan. Regeringen har bland annat tagit beslut om en proposition för en utvecklad folkhälsopolitik, God och jämlik hälsa – en utvecklad folkhälsopolitik, som fokuserar på insatser som förbättrar villkoren för dem som har störst risk att drabbas av ohälsa och förtida död.
Riktlinjer inom hälsofrämjande arbete
I Sverige tillämpas nationella riktlinjer som utformas och förmedlas av Socialstyrelsen inom flera olika sjukdomsområden. Riktlinjerna är ett stöd vid prioriteringar och ger vägledning om vilka behandlingar och metoder som olika verksamheter inom vård och omsorg bör erbjuda och satsa resurser på. Riktlinjerna riktas främst till beslutsfattare inom hälso- och sjukvården men även till kommunal hälso- och sjukvård och tandvård. De nationella riktlinjerna kan tillämpas vid både resursfördelning, utveckling av arbetssätt samt som vägledning vid behandling av enskilda patienter.[2]Nationella riktlinjer för prevention och behandling vid ohälsosamma levnadsvanor – Stöd för styrning och ledning [Elektronisk resurs]. 2018.
Utmaningar inom hälsofrämjande arbete
Förebyggande arbete är högt prioriterat såväl i olika politiska dokument som i Hälso- och sjukvårdslagen, men det finns utmaningar i att skapa en gemensam syn på hur det hälsofrämjande och förebyggande arbetet ska bedrivas i hälso- och sjukvården. Utmaningarna handlar bland annat om att utveckla ett hälsofrämjande förhållningsätt i hela hälso- och sjukvården, öka kunskapen inom preventivt arbete hos hälso- och sjukvårdspersonal samt arbeta med tidig upptäckt av ohälsosamma levnadsvanor.[3]Nationell strategi för att förebygga och behandla kroniska sjukdomar [Elektronisk resurs]. 2014.
Footnotes
- ^ Regeringen. Så styrs Sverige [Internet]. 2019. Hämtad 2022-06-14 från: https://www.regeringen.se/sa-styrs-sverige/arbetet-pa-nationell-niva/
- ^ Nationella riktlinjer för prevention och behandling vid ohälsosamma levnadsvanor – Stöd för styrning och ledning [Elektronisk resurs]. 2018.
- ^ Nationell strategi för att förebygga och behandla kroniska sjukdomar [Elektronisk resurs]. 2014.
Finland
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande arbete
I Kommunallag (2015/410) beskrivs att kommunerna är ansvariga för att främja invånarnas hälsa och välfärd samt att samordna dessa tjänster på ett ekonomiskt, socialt och miljömässigt hållbart sätt. Social- och hälsovårdsministeriet ansvarar för nationella strategier, prioriteringar och lagförslag.
Riktlinjer inom hälsofrämjande arbete
Finland har nationella riktlinjer inom cirka 100 olika sjukdomsområden. Syftet med riktlinjerna är att stödja hälso- och sjukvårdspersonalen, minska variationer mellan behandlingar samt förbättra vårdkvaliteten. Exempelvis inkluderas råd om levnadsvanor vid kroniska sjukdomar. Det finns även riktlinjer gällande exempelvis tobaksbruk, övervikt och fetma samt missbruk av alkohol.
Utmaningar inom hälsofrämjande arbete
Utmaningarna inom hälso- och sjukvården är långa väntetider, tillgång till vård för hela befolkningen och förbättrad samordning mellan olika aktörer. Styrningen försvåras av det delvis decentraliserade hälso- och sjukvårdsystemet. Myndigheterna ger i vissa fall mjuka rekommendationer, men kommunerna har inte alltid kapacitet att vidareutveckla dem.
Finland har sedan lång tid tillbaka arbetat med hälsofrämjande arbete, och några av landets policyer har utvärderats av WHO, som sedan har bidragit med förbättringsförslag och konkreta åtgärder. Vid utvärderingen av folkhälsoprogrammet Hälsa 2015, menade WHO att Finland aktivt behöver förbättra och stärka det hälsofrämjande och förebyggande arbete i sjukvården, framförallt i primärvården. Det framkom även att fler utvärderingar behöver göras för att få fram bättre underlag för förbättringar.
Island
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande arbete
Hälsodirektoratet är den myndighet som ansvarar för att utforma policyer och riktlinjer för hälso- och sjukvården. Myndigheten ansvarar också för att arbeta hälsofrämjande och sjukdomsförebyggande i befolkningen med utgångspunkt i Hälso- och sjukvårdslagen samt Folkhälsolagen.
Riktlinjer inom hälsofrämjande arbete
Island har utformat en nationell policyplan där vikten betonas av att arbeta förebyggande inom hälso- och sjukvården och skapa en mer sammanhållen vård och omsorg. Samverkan uppges dock behöva öka mellan de olika samhällssektorerna.
Utmaningar inom hälsofrämjande arbete
Regeringen betonar i sin policyplan för hälso- och sjukvårdstjänster till 2030 att man prioriterar utveckling av vården med fokus på att förebygga och främja hälsa, specifikt hos den äldre målgruppen[1]Health policy – a policy for Iceland’s health services until 2030. Hämtad 2022-06-16 från: https://www.government.is/library/01-Ministries/Ministry-of-HealTh/PDF-skjol/Heilbrigdisstefna_english.pdf. För att det ska vara möjligt framhålls i policyplanen att det krävs styrning från regeringen, förbättrade implementeringsprocesser inom hälso- och sjukvården i stort och i det praktiska arbetet samt tydligare formulerade policyer, ökad samstämmighet och tydliga prioriteringar. Island, som tidigare haft en relativt ung befolkning, behöver utöka hälso- och sjukvårdssystemet eftersom behovet växer med en ökad medellivslängd i befolkningen. Livsstilsrelaterade och kroniska sjukdomar belastar hälsosystemet, och problemen med exempelvis ohälsosamma matvanor och fetma växer; en fjärdedel av alla invånare är överviktiga.
Footnotes
- ^ Health policy – a policy for Iceland’s health services until 2030. Hämtad 2022-06-16 från: https://www.government.is/library/01-Ministries/Ministry-of-HealTh/PDF-skjol/Heilbrigdisstefna_english.pdf
Grönland
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande åtgärder
Departementet för hälsa utarbetar lagar, mål och strategier inom området. Under departementet organiseras en styrelse för hälsa som arbetar med implementering och tidiga insatser för att förebygga sjukdom och ohälsa.
Riktlinjer inom hälsofrämjande arbete
Riktlinjer finns utformade inom olika sjukdomsområden, exempelvis diabetes och andra icke smittsamma sjukdomar. Ett av regeringens mål är däremot att fler riktlinjer för kroniska sjukdomar ska utformas.[1]Niclasen, B, Mulvad, G. Health care and health care delivery in Greenland. International journal of circumpolar health. 2010; 69(5):437-47.
Footnotes
- ^ Niclasen, B, Mulvad, G. Health care and health care delivery in Greenland. International journal of circumpolar health. 2010; 69(5):437-47.
Utmaningar inom hälsofrämjande arbete
En svårighet för landet är den rådande bristen på läkare och vårdpersonal.
Program har däremot utformats för att försöka stävja kompetensbristen med bland annat utbildning och informationsspridning i övriga Norden.

Färöarna
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande åtgärder
Ministeriet för hälsa ansvarar för hälso- och sjukvårdsfrågor. En del områden delas med den danska hälsovårdsstyrelsen, exempelvis tillsyn över hälso- och sjukvårdstjänster på Färöarna. Under Ministeriet för hälsa finns ett folkhälsoråd som arbetar med olika typer av hälsofrågor.
Riktlinjer inom hälsofrämjande arbete
I Färöarnas förordning till Hälso- och sjukvårdslagen framgår att vården även ska innefatta förebyggande och hälsofrämjande åtgärder. Patienten ska vid behov och behandling få information om hälsofrämjande och sjukdomsförebyggande aktiviteter.
År 2006 publicerade folkhälsorådet en plan för att förbättra folkhälsan inom olika områden som rökning, hög alkoholkonsumtion och låg fysisk aktivitet. 2013 utgavs en folkhälsorapport där olika insatser och det aktuella hälsoläget hos befolkningen beskrevs.
Åland
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande åtgärder
Under Ålands landskapsregering finns Hälso- och sjukvårdsbyrån som främst ansvarar för folkhälsa, tillsyn och lagstiftning. Hälso- och sjukvårdsbyråns uppdrag är att inom sitt kompetensområde, och i förekommande fall i samarbete med andra myndigheter och institutioner, nationellt och internationellt utöva tillsyn över, utveckla och understöda hälso- och sjukvården och övrig folkhälsofrämjande verksamhet i landskapet.
Riktlinjer inom hälsofrämjande arbete
De riktlinjer som tillämpas inom hälso- och sjukvården på Åland bygger på de riktlinjer som utformas i Finland och Sverige. I Finland utformas riktlinjerna av den finska läkarföreningen Duodecim och i Sverige utformas de av Socialstyrelsen.
Utmaningar inom hälsofrämjande arbete
På Åland har en utvecklings- och hållbarhetsagenda tagits fram, där några av målen berör folkhälsa och välfärd. På samhällsnivå pågår ett arbete med att identifiera strukturella hinder, formulera åtgärder och prioritera bland åtgärderna fram till 2030[1]Åland Folkhälsorapport 2019 [Elektronisk resurs]. Mariehamn, Åland; 2019.. Åland har även utformat ett handlingsprogram mot riskbruk och missbruk. Arbetet med att minska tobaksbruket har prioriterats i flera år, och det pågår fortfarande.
Footnotes
- ^ Åland Folkhälsorapport 2019 [Elektronisk resurs]. Mariehamn, Åland; 2019.
Diskussion
I det här avsnittet kommenteras likheter och skillnader mellan sättet som de nordiska länderna arbetar hälsofrämjande och sjukdomsförebyggande. Avsnittet har delats in i samma tre delar som avsnittet ovan kring centrala iakttagelser.
Ansvarsfördelning kopplat till hälsofrämjande och sjukdomsförebyggande åtgärder
I Danmark, Norge och Finland är kommunerna ansvariga för det hälsofrämjande arbetet. I Sverige och på Island tar däremot myndigheter ett större ansvar; i Sverige har Folkhälsomyndigheten det övergripande ansvaret för folkhälsan och på Island ansvarar Hälsodirektoratet för att arbeta hälsofrämjande och sjukdomsförebyggande i befolkningen. I de självstyrande områdena Färöarna, Åland och Grönland ser det något annorlunda ut organisationsmässigt än i resten av Norden, även om likheter kan ses områdena sinsemellan. Alla självstyrande områden har det gemensamt att de har någon form av ministerium, departement eller regering som har det övergripande ansvaret och att det under dem finns ett råd, byrå eller styrelse som har mer specifikt ansvar för hälsofrämjande frågor. På Färöarna ansvarar Ministeriet för hälsa för hälso- och sjukvårdsfrågor och under dem finns ett folkhälsoråd som arbetar med olika typer av hälsofrågor. Åland har en landskapsregering och under dem finns Hälso- och sjukvårdsbyrån, som bland annat ansvarar för folkhälsofrämjande verksamhet. På Grönland finns ett departement för hälsa och under det finns en styrelse för hälsa som arbetar med implementering och tidiga insatser för att förebygga sjukdom och ohälsa.
Riktlinjer inom hälsofrämjande arbete
Nationella riktlinjer inom området finns i Danmark, Norge, Sverige och Finland. På Åland bygger riktlinjerna på de riktlinjer som utformas i Finland och Sverige. Island har istället en nationell policyplan, som fyller samma syfte som riktlinjerna i tidigare nämnda länder om att arbeta förebyggande inom hälso- och sjukvården. Riktlinjerna i Danmark, Norge, Sverige och Finland ämnar också stödja hälso- och sjukvårdspersonal och fungera som vägledning i samband med behandling. I Danmark, Norge, Finland och Färöarna finns i tillägg till detta även råd riktade till patienter om förebyggande insatser och levnadsvanor. Flera länder inkluderar råd om levnadsvanor vid kroniska sjukdomar, däribland Finland och Grönland. I Danmark har också flera satsningar gjorts för personer med kroniska sjukdomar, där handlingsplaner och strategier utformats.
Utmaningar inom hälsofrämjande arbete
En återkommande utmaning inom det hälsofrämjande arbetet i de nordiska länderna är prioritering av det hälsofrämjande och förebyggande arbetet inom hälso-och sjukvården. Tillgänglighet till vård beskrivs som en av de främsta utmaningarna i Danmark, där med särskilt fokus på primärvården, samt i Norge, Finland och Island. I tillägg till detta är samordning en utmaning i flera nordiska länder, däribland i Danmark, Norge och Finland. På Island uppges hälso- och sjukvårdssystemet som helhet behöver expandera. I både Sverige och på Island identifieras dessutom ökad samstämmighet och skapande av en gemensam syn gällande hur det hälsofrämjande och förebyggande arbetet ska bedrivas som en utmaning. De utmaningar som särskilt lyfts fram i Sverige innefattar bland annat att öka kunskapen inom preventivt arbete hos hälso- och sjukvårdspersonal samt att arbeta med tidig upptäckt av ohälsosamma levnadsvanor.

Arbete med existentiell hälsa
Introduktion till ämnet
Existentiell hälsa kan beskrivas på många olika sätt. Detta medför att det inte finns en tydlig definition av begreppet eller hälso- och sjukvårdens syn på vad det är och hur det kan integreras i vården. Även om begreppet i sig är nytt är de koncept som ligger bakom begreppet och innebörden av dessa välkända sedan tidigare. Det här medför att existentiell hälsa redan påverkat hälso- och sjukvården runt om i världen sedan en tid tillbaka, dock under lite olika termer.[1]Poplin & van Ginneken (2018). Defining and providing for existential health: Trends in addressing existential concerns in the health and care systems of high-income countries. Begreppet existentiell hälsa har i Sverige historiskt främst använts inom religionspsykologin[2]Melder, Cecilia: Vilsenhetens epidemiologi En religionspsykologisk studie i existentiell folkhälsa (2011). Hämtad 2022-06-16 från: https://www.diva-portal.org/smash/get/diva2:1353184/FULLTEXT01.pdf, men nu för tiden har begreppet ett bredare användningsområde.
Hälsa kan sägas bestå av fysiska, mentala, sociala, ekologiska och existentiella dimensioner, vilka är nära sammanlänkade.[3]deMarinis, Valerie: Pastoral Care, Existential Health, and Existential Epidemiology. A Swedish postmodern case study (2003). Stockholm: Verbum. I denna rapport är existentiell hälsa del av ett helhetsperspektiv på hälsa. Enligt WHO påverkar den existentiella hälsan hur vi uppfattar vår fysiska, psykiska och sociala hälsa. Existentiell hälsa är således en viktig del av det psykiska välbefinnandet och kan vara en nyckel till att motverka den ökande psykiska ohälsan. Forskning har också visat att existentiellt stöd är en viktig komponent för personer med svår sjukdom och psykisk ohälsa, där det kan spela en viktig roll i att förbättra livskvaliteten.[4]Poplin & van Ginneken (2018). Defining and providing for existential health: Trends in addressing existential concerns in the health and care systems of high-income countries. Covid-19 och Coronapandemin har aktuali|serat frågeställningar om existentiell hälsa och uppmärksammat behovet av att samordna insatser för att minska pandemins konsekvenser på den psykiska hälsan.[5]Existentiell hälsa – en outnyttjad resurs. Hämtad 2022-06-17 från: https://www.uppdragpsykiskhalsa.se/kalender/existentiell-halsa-en-outnyttjad-resurs/
Området är även nära sammankopplat med ett hälsofrämjande förhållningssätt och del av ett salutogent (hälsofrämjande) paradigmskifte, bort från fokus på sjukdoms|behand|lan|de insatser, där fokus istället ligger på hur en god hälsa kan uppnås. Ge|nom att vara en del av helhetssynen på patienten kan existentiell hälsa också sägas utgöra en del av en personcentrerad vård. En vård som utgår från patienten och är koordinerad efter dennes behov är också en integrerad och sammanhållen vård.
Detta avsnitt fokuserar på vad som avses med existentiell hälsa i relation till hälso- och sjukvården och varför detta är relevant och viktigt idag samt undersöker övergripande hur de nordiska länderna tillämpar existentiell hälsa och integrerar detta i hälso- och sjukvårdssystemen.
Footnotes
- ^ Poplin & van Ginneken (2018). Defining and providing for existential health: Trends in addressing existential concerns in the health and care systems of high-income countries.
- ^ Melder, Cecilia: Vilsenhetens epidemiologi En religionspsykologisk studie i existentiell folkhälsa (2011). Hämtad 2022-06-16 från: https://www.diva-portal.org/smash/get/diva2:1353184/FULLTEXT01.pdf
- ^ deMarinis, Valerie: Pastoral Care, Existential Health, and Existential Epidemiology. A Swedish postmodern case study (2003). Stockholm: Verbum.
- ^ Poplin & van Ginneken (2018). Defining and providing for existential health: Trends in addressing existential concerns in the health and care systems of high-income countries.
- ^ Existentiell hälsa – en outnyttjad resurs. Hämtad 2022-06-17 från: https://www.uppdragpsykiskhalsa.se/kalender/existentiell-halsa-en-outnyttjad-resurs/
Centrala iakttagelser
Det här avsnittet beskriver kortfattat de viktigaste lärdomarna från respektive land. Beskrivningarna för länderna har delats in i tre områden; riktlinjer inom existentiell hälsa, arbete med existentiell hälsa och exempel på existentiell hälsa i praktiken.
Danmark
Riktlinjer som kopplar till existentiell hälsa
Sundhedsstyrelsen i Danmark utformar nationella riktlinjer, handlingsplaner och lagförslag inom hälso- och sjukvårdsområdet[1]Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021. . Sundhedsstyrelsen har klara riktlinjer och rekommendationer för äldrevården i den palliativa vården, där tre teman beaktas; existentiell vård, psykisk sjukdom och organisatoriska förhållanden[2]Äldre och psykisk sjukdom – förebyggelse, behandling och omsorg. Hämtad 2022-06-14 från: https://www.sst.dk/da/udgivelser/2009/aeldre--psykisk-sygdom---forebyggelse-behandling-og-omsorg .
Det verkar inte finnas någon uttrycklig definition av den existentiella dimensionen i dokument och policyer som hänför sig till allmän praxis.
Dock hänvisar litteraturen inom palliativ vård till olika förståelser som inkluderar frågor relaterade till identitet och personlig integritet samt frågor som hör till framtida bekymmer som meningslöshet, hopplöshet, död och andliga/religiösa problem.[3]Moestrup, L, Hvidt, NC. Where is God in my dying? A qualitative investigation of faith reflections among hospicepatients in a secularized society. Death Stud. 2016; 40(10): 618–629.
Exempel på arbete med existentiell hälsa i praktiken
Den Danske Folkekirke är Danmarks evangelisk-lutherska statskyrka[4]Folkekirken. Hämtad 2022-06-14 från: https://www.folkekirken.dk/soeg?search=eksistentielle. De har en aktiv roll med existentiella konversationer genom en mängd forum, som till exempel existentiella samtal via podcasting, nätkafé, filmvisningar, nattkyrka, ”existentiella turistpräster” och själavård online. Sundhetsstyrelsen är också involverade i arbete av existentiell natur, i samband med palliativ vård av barn och ungdomar mellan 0–18 år. I en rapport de tagit fram talas det om hur patienter hänvisas till ett specialistteam när sjukdomen åtföljs av ett komplext palliativt problem av fysisk, mental, social eller existentiell natur, där flera yrkesgrupper i teamet kan göra skillnad i livets slutskede.
Footnotes
- ^ Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
- ^ Äldre och psykisk sjukdom – förebyggelse, behandling och omsorg. Hämtad 2022-06-14 från: https://www.sst.dk/da/udgivelser/2009/aeldre--psykisk-sygdom---forebyggelse-behandling-og-omsorg
- ^ Moestrup, L, Hvidt, NC. Where is God in my dying? A qualitative investigation of faith reflections among hospicepatients in a secularized society. Death Stud. 2016; 40(10): 618–629.
- ^ Folkekirken. Hämtad 2022-06-14 från: https://www.folkekirken.dk/soeg?search=eksistentielle
Norge
Riktlinjer som kopplar till existentiell hälsa
Norge arbetar med nationella riktlinjer som utgår från tre kriterier; allvarlighetsgrad, nytta och resursanvändning, som Helsedirektoratet ansvarar för genom nationella riktlinjer, nationella råd och nationell vägledning. Helsedirektoratet rekommenderar samtliga kommuner att ha friskvårdscentraler (Healthy Life Centres) som en del av kommunernas övergripande hälso- och sjukvård. Syftet med friskvårdscentralerna är att främja fysisk och mental hälsa samt förebygga och begränsa utvecklingen av sjukdomar.[1]Nasjonale faglige retningslinjer for primærhelse-tjenesten. Forebygging og behandling av overvekt og fedme hos barn og unge. Oslo, Norge: Helsedirektoratet; 2010.,[2]Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
Exempel på arbete med existentiell hälsa i praktiken
På Oslo universitetssjukhus finns viktiga erfarenheter inom arbete kopplat till existentiell hälsa. Sjukhuset erbjuder samtalspartner från olika religiösa och filosofiska traditioner, förutom sjukhusprästerna.[3]Kirke och helse. Hämtad 2022-06-14 från: https://kirken.no/globalassets/kirken.no/om-kirken/samfunnsansvar/diakoni/helse_kirke_hefte_2015.pdf Så kallade existentiella grupper, under ledning av norska sjukvårdspräster, har visat sig hjälpa patienters återhämtningsprocesser[4]Participation in Existential Groups Led by Norwegian Healthcare Chaplains-Relations to Psychological Distress, Crisis of Meaning and Meaningfulness: https://research.rug.nl/en/publications/participation-in-existential-groups-led-by-norwegian-healthcare-c, 2021-09-18..
Ett exempel på hur existentiell hälsa tillämpas i praktiken inkluderar Modum Bad, vilket är en privat institution organiserad som en ideell stiftelse. Grunden är ekumenisk och diakonal, förankrad i kristna och humanistiska värderingar, vilket innebär att människan skapas med ett absolut och oändligt värde. Modum Bads förståelse av hälsa och smärta är grundläggande för hur de lägger upp sjukvården och hur de utvecklar en behandlingskultur. Ur ett existentiellt hälsoperspektiv handlar hälsa om ett annat förhållande till smärta. Exempelvis erbjuds samtal om existentiella frågor där mening, tro och tvivel kan utforskas.[5]Modum Bad. Hämtad 2022-06-14 från: https://www.modum-bad.no
Footnotes
- ^ Nasjonale faglige retningslinjer for primærhelse-tjenesten. Forebygging og behandling av overvekt og fedme hos barn og unge. Oslo, Norge: Helsedirektoratet; 2010.
- ^ Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
- ^ Kirke och helse. Hämtad 2022-06-14 från: https://kirken.no/globalassets/kirken.no/om-kirken/samfunnsansvar/diakoni/helse_kirke_hefte_2015.pdf
- ^ Participation in Existential Groups Led by Norwegian Healthcare Chaplains-Relations to Psychological Distress, Crisis of Meaning and Meaningfulness: https://research.rug.nl/en/publications/participation-in-existential-groups-led-by-norwegian-healthcare-c, 2021-09-18.
- ^ Modum Bad. Hämtad 2022-06-14 från: https://www.modum-bad.no
Sverige
Riktlinjer som kopplar till existentiell hälsa
Regeringen har antagit en handlingsplan för riktade insatser inom området psykisk ohälsa, den så kallade PRIO-planen. Syftet är att genom stöd till strategiska insatser inom vård och omsorg skapa förutsättningar för ett långsiktigt förändringsarbete som kan ge hållbara vinster för framtiden. Centrala beståndsdelar i planen består av ett antal åtgärder som riktar sig till grupper som särskilt riskerar att drabbas av psykisk ohälsa samt insatser för att förbättra situationen och bidra till återhämtning för personer med psykisk ohälsa.[1]PRIO psykisk ohälsa - plan för riktade insatser inom området psykisk ohälsa 2012-2016. Hämtad 2022-06-14 från: https://www.regeringen.se/rapporter/2012/05/s2012.006/?TSPD_101_R0=088d4528d9ab2000204e3b9e552860cd13bf21517a1298f275d0da563dfc0aab469c1f50b87b238808639b29ec14300066a041de99e933f992f250f9021038ca37e4a98de564901d571d8162959bc319c55e0d9ba505781797b6d5b7f456508a
I Sverige används inom framförallt den palliativa vården begreppen andlig vård och andlig omvårdnad. Andlig omvårdnad sköts av personal från hälso- och sjukvården, medan andlig vård ges av trossamfunden genom Sjukhuskyrkan.[2]Grunddokument med riktlinjer för andlig vård inom hälso- och sjukvården. Hämtad 2022-06-14 från: https://docplayer.se/292903-Grunddokument-med-riktlinjer-for-andlig-vard-inom-halso-och-sjukvarden.html Den s.k. andliga vården struktureras traditionell oftast i en svenskkyrklig kontext och utförs inom allmän och privat hälso- och sjukvård i samarbete med kommun och landsting med specifika arbetsformer som kristna riter, andlig vägledning samt kris- och samtalsstöd.
Exempel på arbete med existentiell hälsa i praktiken
Region Jönköpings län är ett exempel i praktiken som ger existentiell hälsa uppmärksamhet i regionens folkhälsoarbete. Deras styrdokument erbjuder, utifrån WHO:s internationella folkhälsoundersökningar, en personcentrerad hälso- och sjukvård som beaktar såväl fysiska, psykiska, sociala och andliga eller existentiella behov i olika hälsofrämjande processer. Vårdpersonal bör kunna ge grundläggande existentiellt stöd genom samtal kring livsfrågor inom psykiatrin och i primärvården visar regionens styrdokument.[3]https://utveckling.rjl.se/globalassets/utveckling-i-jonkopings-lan/strategier-och-handlingsplaner/region-jonkopings-lans-budget/region_jonkopings_lan_budget_m_verksamhetsplan_2016_flerarsplan_2017-2018.pdf. Hämtad 2022-06-14.
Footnotes
- ^ PRIO psykisk ohälsa - plan för riktade insatser inom området psykisk ohälsa 2012-2016. Hämtad 2022-06-14 från: https://www.regeringen.se/rapporter/2012/05/s2012.006/?TSPD_101_R0=088d4528d9ab2000204e3b9e552860cd13bf21517a1298f275d0da563dfc0aab469c1f50b87b238808639b29ec14300066a041de99e933f992f250f9021038ca37e4a98de564901d571d8162959bc319c55e0d9ba505781797b6d5b7f456508a
- ^ Grunddokument med riktlinjer för andlig vård inom hälso- och sjukvården. Hämtad 2022-06-14 från: https://docplayer.se/292903-Grunddokument-med-riktlinjer-for-andlig-vard-inom-halso-och-sjukvarden.html
- ^ https://utveckling.rjl.se/globalassets/utveckling-i-jonkopings-lan/strategier-och-handlingsplaner/region-jonkopings-lans-budget/region_jonkopings_lan_budget_m_verksamhetsplan_2016_flerarsplan_2017-2018.pdf. Hämtad 2022-06-14.

Finland
Riktlinjer som kopplar till existentiell hälsa
Finland har nationella riktlinjer för olika sjukdomsområden, som utformas av den finska läkarföreningen. Syftet är att stödja hälso- och sjukvårdspersonalen, minska variationer mellan behandlingar samt förbättra vårdkvaliteten. Inom området psykisk hälsa har Social- och hälsovårdsministeriet utformat en nationell strategi för psykisk hälsa som bygger på̊ fem prioriteringar; psykisk hälsa som kapital, hur barns och ungas psykiska hälsa byggs upp i vardagen, rätt till psykisk hälsa, omfattande tjänster enligt en människas behov samt gott ledarskap i frågan om psykisk hälsa.[1]Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
Finländska social- och hälsovårdsministeriet har publicerat ett strategidokument med kvalitétsrekommendationer för att trygga ett gott åldrande. Finland har också tagit fram en rapport som sammanlänkar de äldre vuxnas boendemiljöer med deras psykiska hälsa, eftersom många tillbringar så mycket tid i hemmet.[2]Att åldras i Norden: En kartläggning av strategier och initiativ för aktivt och hälsosamt åldrande i de nordiska länderna. Hämtad 2022-06-14 från: http://norden.diva-portal.org/smash/get/diva2:1499447/FULLTEXT02.pdf
Exempel på arbete med existentiell hälsa i praktiken
Exempel på hur existentiell hälsa tillämpas i praktiken inkluderar ofta Sjukhussjälavården. Sjukhussjälavårdare verkar inom hälsovården via olika samarbetsavtal. Det viktigaste uppdraget är samtal och andligt stöd. Samtalspartner är patienterna och deras närstående samt personalen.[3]Statskyrka och folkyrka. Hämtad 2022-06-14 från: https://evl.fi/fakta-om-kyrkan/kyrkan-och-samhallet/statskyrka-och-folkkyrka
Footnotes
- ^ Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
- ^ Att åldras i Norden: En kartläggning av strategier och initiativ för aktivt och hälsosamt åldrande i de nordiska länderna. Hämtad 2022-06-14 från: http://norden.diva-portal.org/smash/get/diva2:1499447/FULLTEXT02.pdf
- ^ Statskyrka och folkyrka. Hämtad 2022-06-14 från: https://evl.fi/fakta-om-kyrkan/kyrkan-och-samhallet/statskyrka-och-folkkyrka
Island
Riktlinjer som kopplar till existentiell hälsa
Hälsodirektoratet ansvarar för hälso- och sjukvården och arbetar med tydlig koppling till Agenda 2030[1]Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021. . Regeringen prioriterar utveckling av policyplanen för hälso- och sjukvårdstjänster till 2030 med fokus på att förebygga och främja alla aspekter på hälsa, specifikt hos den äldre målgruppen[2]Health policy – a policy for Iceland’s health services until 2030. Hämtad 2022-06-16 från: https://www.government.is/library/01-Ministries/Ministry-of-HealTh/PDF-skjol/Heilbrigdisstefna_english.pdf. På så sätt illustrerar detta indirekt fokus på existentiell hälsa.
Exempel på arbete med existentiell hälsa i praktiken
Diskussionen kring psykisk hälsa är stark på Island vilket också syns i den isländska kulturen och samhället. Island ägnar nästan 12 procent av sin hälsobudget åt psykisk hälsa, medan det globala genomsnittet är på 2 procent, vilket FN:s generalsekreterare har uppmärksammat.[3]Diskussionen kring psykisk hälsa på Island. Hämtad 2022-06-14 från: https://unric.org/sv/diskussionen-kring-psykisk-halsa-pa-island/
Psykisk hälsa har varit ett centralt inslag i den isländska kulturen och samhället efter att teaterpjäsen ”Var en varg!” spelades på den isländska nationalteatern. Pjäsen är en monolog som skildrar huvudpersonens inre. Utöver en välbesökt föreställning har pjäsen bidragit till relaterade satsningar. Exempelvis har det isländska hälsoministeriet och frivilligorganisationer tillsammans gjort ett seminarium som handlar om psykisk hälsa, som direktsändes på isländsk TV.[4]Diskussionen kring psykisk hälsa på Island. Hämtad 2022-06-14 från: https://unric.org/sv/diskussionen-kring-psykisk-halsa-pa-island/
Footnotes
- ^ Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
- ^ Health policy – a policy for Iceland’s health services until 2030. Hämtad 2022-06-16 från: https://www.government.is/library/01-Ministries/Ministry-of-HealTh/PDF-skjol/Heilbrigdisstefna_english.pdf
- ^ Diskussionen kring psykisk hälsa på Island. Hämtad 2022-06-14 från: https://unric.org/sv/diskussionen-kring-psykisk-halsa-pa-island/
- ^ Diskussionen kring psykisk hälsa på Island. Hämtad 2022-06-14 från: https://unric.org/sv/diskussionen-kring-psykisk-halsa-pa-island/
Grönland
Riktlinjer som kopplar till existentiell hälsa
Grönlands regering har sedan 2007 publicerat tre folkhälsoprogram för att förbättra hälsan hos befolkningen. År 2020 publicerades ett nytt folkhälsoprogram som gäller 2020–2030 och fokuserar på̊ att stärka barns (0–18 år) hälsa, tillsammans med deras familj och anhöriga. Programmet ska ske genom exempelvis lagstiftning, stödjande styrdokument, vägledning till utsatta grupper och individer samt informationsspridning och kampanjer.
Det nordiska barnrätts- och ungdomspolitiska samarbetet ska bidra till ökad kunskap och fördjupad samverkan mellan de nordiska länderna, Färöarna, Grönland och Åland. Erfarenhetsutbyten över gränser kan stärka barn- och ungdomsverksamheten i varje nordiskt land samt Grönland, Åland och Färöarna, men också öka barn och ungas kapacitet att föra fram sina tankar och idéer.[1]Barn och unga i Norden – en tvärsektoriell strategi för Nordiska ministerrådet 2016–2022. Hämtad 2022-06-14 från: https://norden.diva-portal.org/smash/get/diva2:971504/FULLTEXT02.pdf
Footnotes
- ^ Barn och unga i Norden – en tvärsektoriell strategi för Nordiska ministerrådet 2016–2022. Hämtad 2022-06-14 från: https://norden.diva-portal.org/smash/get/diva2:971504/FULLTEXT02.pdf
Färöarna
Riktlinjer som kopplar till existentiell hälsa
Några av de högt prioriterade folkhälsoområdena är att minska tobaksbruket, minska riskbruk av alkohol, främja fysisk aktivitet och förändra ohälsosamma matvanor. År 2006 publicerade folkhälsorådet en plan för att förbättra folkhälsan inom olika områden som rökning, hög alkoholkonsumtion och låg fysisk aktivitet, och 2013 utgavs en folkhälsorapport där olika insatser och det aktuella hälsoläget hos befolkningen beskrevs.
Åland
Riktlinjer som kopplar till existentiell hälsa
Under Ålands landskapsregering finns Hälso- och sjukvårdsbyrån som främst ansvarar för folkhälsa, tillsyn och lagstiftning. Landskapsregeringen på Åland har utarbetat ett förslag till en äldrelag för Åland där satsningar har gjorts på̊ bland annat äldres psykiska hälsa. Detta ses exempelvis i att cirka 180 vård- och omsorgsanställda fått utbildning i första hjälpen vid psykisk ohälsa för äldre – Mental Health First Aid.[1]Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
Folkhälsan på Åland har ambitionen att verka holistiskt i sitt hälsofrämjande och fokuserar både på det fysiska, psykiska, existentiella och sociala. Exempelvis fanns en seniortelefon för äldre i riskgrupper öppen under perioden då de varken kunde ta emot besök eller röra sig ute bland folk.[2]Folkhälsan öppnade seniortelefon på Åland. Hämtad 2022-06-14 från: https://www.folkhalsan.fi/nyheter/2020/mars/mota-ensamheten/
Footnotes
- ^ Socialstyrelsen: Hälsofrämjande och förebyggande arbete i de nordiska länderna med fokus på hälso- och sjukvården, 2021.
- ^ Folkhälsan öppnade seniortelefon på Åland. Hämtad 2022-06-14 från: https://www.folkhalsan.fi/nyheter/2020/mars/mota-ensamheten/

Diskussion
I det här avsnittet kommenteras likheter och skillnader mellan arbetet med existentiell hälsa i de nordiska länderna. Avsnittet har delats in i samma tre delar som avsnittet ovanför avseende centrala iakttagelser.
Riktlinjer inom existentiell hälsa
Tydliga riktlinjer specifikt kopplade till existentiell hälsa saknas i de flesta nordiska länderna. Däremot har majoriteten av länderna, såsom Norge, Sverige och Finland nationella strategier för att främja den psykiska hälsan hos befolkningen. Det här innefattar exempelvis särskilt stöd till grupper som löper störst risk att drabbas av psykisk ohälsa samt införande av så kallade friskvårdscentraler med syfte att främja mental såväl som fysisk hälsa. I Danmark och på Island finns utifrån existentiell hälsa ett särskilt fokus på den äldre delen av befolkningen, där Danmark exempelvis har riktlinjer för äldrevården inom den palliativa vården med fokus på existentiella aspekter. Även i Sveriges nationella riktlinjer betonas behovet av kompetens kring existentiella frågor. Islands policyplan för hälso- och sjukvårdstjänster fram till 2030 lyfter också fokus på förebyggande och främjande av hälsa hos den äldre målgruppen.
Arbete med existentiell hälsa
Samtliga nordiska länder bedriver arbete som relaterar till existentiell hälsa på något sätt. Formen för detta ser dock olika ut i olika länder, men några av de vanligaste fokusområdena innefattar samtalsstöd och äldres psykiska hälsa. Norge och Sverige har likartat fokus, medan Norge erbjuder samtalsstöd och delaktighet i existentiella grupper finns det i Sverige andlig vägledning samt kris- och samtalsstöd. I både Finland och på Åland bedrivs arbete som fokuserar på äldres psykiska hälsa. Begreppet andlighet är förekommande i både Danmarks och Sveriges arbete med existentiell hälsa och syns exempelvis i erbjudanden av andlig vägledning eller inriktning på frågor relaterade till andliga/religiösa problem.
Exempel på existentiell hälsa i praktiken
I de konkreta exempel som beskriver hur de nordiska länderna arbetar med existentiell hälsa i praktiken går det att se att samtliga länder erbjuder någon form av existentiella samtal och stöd. Exemplen på forumen i vilka detta erbjuds skiljer sig något åt, i Danmark är det via kyrkan, på Island via populärkulturen och i Norge sker det via en privat institution. I Sverige lyfts det fram hur en region erbjuder samtal kring livsfrågor och på Åland sköts det av Folkhälsan via exempelvis den seniortelefon de hade öppen tidigare under covid-19 pandemin. Genomgående i samtliga länder är att det finns ett utforskande förhållningssätt till existentiella frågor, där olika metoder erbjuds för att stötta och vägleda individer.
Val- och etableringsfrihet i hälso- och sjukvården
Introduktion till ämnet
Det saknas en enhetlig bild kring val- och etableringsfrihetens påverkan på sammanhållen och koordinerad vård. Litteraturen indikerar å ena sidan att möjligheten till att skapa sammanhållna vård- och omsorgsprocesser kan påverkas negativt av val- och etableringsfrihet genom att göra hälso- och sjukvårdssystemet mer komplext. Å andra sidan har de utredningar och studier som gjorts inte entydigt kunnat visa negativa effekter av val- och etableringsfrihet på sammanhållen och koordinerad vård. De nordiska länderna Danmark, Finland, Norge, Sverige och Island har sedan några decennier tillbaka rört sig mot alltmer generösa val- och etableringsfrihetsprinciper. Samtidigt är det i samtliga länder prioriterat att skapa mer sammanhållen och koordinerad vård för personer med kroniska sjukdomar inklusive multisjuka äldre. Många framhåller i debatten att ökad valfrihet kan leda till att patienter byter vårdgivare i större utsträckning och att det riskerar att bryta kontinuiteten i relationen mellan patient och vårdprofession.
Kort om privatisering
- Möjligheten för privata aktörer att etablera sig inom hälso- och sjukvården har varit och är ett omdebatterat ämne i de flesta europeiska länder.
- Privatisering definieras av European Observatory on Health Systems and Policies, en organisation under WHO, som: Förflyttningen av ägarskap och statliga funktioner från offentliga till privata aktörer, vilka kan utgöras av frivilla organisationer, vinstdrivande och ej vinstdrivande organisationer.
- I samtliga nordiska länder har det huvudsakliga motivet bakom införandet av val- och etableringsfrihet varit en strävan att förbättra tillgängligheten i vården.
Centrala iakttagelser
Det här avsnittet beskriver kortfattat de viktigaste lärdomarna från respektive land. Beskrivningarna för länderna har delats in i tre områden; beskrivning av valfrihetssystem, satsningar och utvärdering kopplat till valfrihet samt utmaningar kopplat till valfrihet och samordning.
Danmark
Beskrivning av valfrihetssystem
Danmark har valfrihet inom både primärvården och den specialiserade vården. Hälso- och sjukvårdssystemet är skattefinansierat med möjlighet att teckna tilläggsförsäkring, vilken möjliggör att specialiserad vård fritt kan sökas utan remiss. År 2019 hade cirka 35–40 procent av befolkningen tecknat sådan försäkring.[1]Larsen, LT, Stone, D. Governing Health Care through Free Choice: Neoliberal Reforms in Denmark and the United States. Journal of health politics, policy and law. 2015; 40(5):941-70. , [2]OECD, Systems, EOoH, Policies. Denmark: Country Health Profile 2019; 2019. I det offentliga systemet fungerar primärvårdsläkaren som en portvakt som remitterar till specialiserad vård vid behov.[3]Pedersen, K, Andersen, J, Söndergaard J, General practice and preimary health care in Denmark, 2012 I primärvården kan patienter fritt välja läkare och byta obegränsat antal gånger så länge den läkare man listar sig på har plats.[4]Olejaz, M, Juul Nielsen, A, Rudkjobing, A, Okkels Birk, H, Krasnik, A, Hernandez-Quevedo, C. Denmark health system review. Health systems in transition. 2012; 14(2):i-xxii, 1-192.
Satsningar och utvärderingar kopplat till valfrihet
Under 1990-talet infördes valfrihetssystem bland offentliga och icke vinstdrivande privata vårdgivare i Danmark. För att komma åt problem med långa väntetider får man sedan 2007 vända sig till privata vinstdrivande aktörer om väntetid för den vårdtjänst man behöver är över en månad i den offentliga vården. Om sjukhusen ej kan tillhandahålla vård inom vårdgarantin är de skyldiga att informera patienten om andra offentliga eller privata alternativ.[5]Vrangbaek, K, Robertson, R, Winblad, U, Van de Bovenkamp, H, Dixon, A. Choice policies in Northern European health systems. Health economics, policy, and law. 2012; 7(1):47-71. I syfte att stärka koordineringen mellan primärvård och specialiserad vård genomförde Danmark 2008 specifika satsningar för att förbättra vården för kroniker. Detta skedde exempelvis genom införande av multispecialiserade hälsocentraler som patienter kunde vända sig till. Visionen var att samla olika professioner under samma tak i syfte att skapa en mer sammanhållen och koordinerad vård.[6]OECD/EU. Health at a Glance: Europe 2016 – State of Health in the EU Cycle,; 2016 Vid utvärdering av satsningarna år 2011 framkom dock att multispecialiserade hälsocentraler ej fungerat planenligt.[7]Pedersen, KM, Bech, M, Vrangbaek, K. The Danish Health Care System: An analysis of strengths, weaknesses, opportunities, and threats. 2011
Utmaningar kopplat till valfrihet och samordning
Koordination och kontinuitet lyfts ut som de största utmaningarna kopplat till val- och etableringsfrihet inom det danska sjukvårdssystemet. Å ena sidan upplevs privata aktörer mer sällan som integrerade i informationssystemen. Å andra sidan har utredningar visat att privata aktörer är bättre på att utveckla innovativa organisationsstrukturer vilket offentliga vårdgivare kan dra lärdom av. Sammanfattningsvis tycks privata aktörer bidra både positivt och negativt, men entydigt är att tydliga regler och riktlinjer behövs för samverkan och för att undvika fragmentisering. Exempel på en satsning för att öka samverkan är den monetära ersättning som utgår till primärvården explicit för att koordinera patienters vård med andra aktörer. Ett annat pågående projekt för att förbättra koordinering är införandet av de 21 hälsokluster som ska tas i drift 2022 och som har i uppgift att förbättra samarbetet mellan regionala och kommunala aktörer.[8]OECD/European Observatory on health system and policies 2021 - State of Health in the EU, Country health profile 2021 ,[9]Olejaz, M, Juul Nielsen, A, Rudkjobing, A, Okkels Birk, H, Krasnik, A, Hernandez-Quevedo, C. Denmark health system review. Health systems in transition. 2012; 14(2):i-xxii, 1-192.
Footnotes
- ^ Larsen, LT, Stone, D. Governing Health Care through Free Choice: Neoliberal Reforms in Denmark and the United States. Journal of health politics, policy and law. 2015; 40(5):941-70.
- ^ OECD, Systems, EOoH, Policies. Denmark: Country Health Profile 2019; 2019.
- ^ Pedersen, K, Andersen, J, Söndergaard J, General practice and preimary health care in Denmark, 2012
- ^ Olejaz, M, Juul Nielsen, A, Rudkjobing, A, Okkels Birk, H, Krasnik, A, Hernandez-Quevedo, C. Denmark health system review. Health systems in transition. 2012; 14(2):i-xxii, 1-192.
- ^ Vrangbaek, K, Robertson, R, Winblad, U, Van de Bovenkamp, H, Dixon, A. Choice policies in Northern European health systems. Health economics, policy, and law. 2012; 7(1):47-71.
- ^ OECD/EU. Health at a Glance: Europe 2016 – State of Health in the EU Cycle,; 2016
- ^ Pedersen, KM, Bech, M, Vrangbaek, K. The Danish Health Care System: An analysis of strengths, weaknesses, opportunities, and threats. 2011
- ^ OECD/European Observatory on health system and policies 2021 - State of Health in the EU, Country health profile 2021
- ^ Olejaz, M, Juul Nielsen, A, Rudkjobing, A, Okkels Birk, H, Krasnik, A, Hernandez-Quevedo, C. Denmark health system review. Health systems in transition. 2012; 14(2):i-xxii, 1-192.
Norge
Beskrivning av valfrihetssystem
Norges hälso- och sjukvårdssystem styrs nationellt där majoriteten av tjänsterna är offentligt drivna. Historiskt sett har etableringsfriheten varit begränsad vilket medfört liten konkurrens mellan aktörer. Även sjukförsäkringar tillhandahålls av staten och är alltså inte föremål för konkurrens. För att minska köerna har man under de senaste decennierna dock öppnat upp för konkurrens mellan aktörer inom specialiserad vård.[1]Brekke, KR, Straume, OR. Competition policy for health care provision in Norway. Health policy (Amsterdam, Netherlands). 2017; 121(2):134-40.
Satsningar och utvärderingar kopplat till valfrihet
Fastläkarreformen infördes år 2001 och reformen fritt behandlingsval infördes 2015. Fastläkarreformen innebar att patienter fritt kunde välja vilken allmänläkare de ville lista sig hos. Dock kan patienter endast ändra listning två gånger per år. Reformen innebar även en förändring av ersättningssystemet, från att till största delen utgöras av kapitering till att 70 procent baseras på rörlig ersättning kopplat till besökets åtgärder. Utvärdering av reformen visar att fler patienter är nöjda med primärvårdens tjänster efter reformen.[2]Forskningsrådet. Evaluering av Fastlegereformen 2001-2005: Sammenfatning og analyse av evalueringens delprosjekter; 2006. Fritt behandlingsval syftade till att öka patienternas valfrihet och öka tillgängligheten till specialiserad vård genom att öka utbudet av privata aktörer inom det statliga systemet.[3]Brekke, KR, Straume, OR. Competition policy for health care provision in Norway. Health policy (Amsterdam, Netherlands). 2017; 121(2):134-40. En utvärdering av fritt behandlingsval år 2021 tyder på att reformen hittills inte haft den effekt på väntetid och sjukhusens effektivitet som man önskat. Det kan delvis förklaras av dålig kännedom bland patienter samt att processen att använda fritt behandlingsval upplevs komplex.[4]Evaluering av fritt behandlingsvalg. Hele dog SERAF, UiO og NORCE Samfunn 2021
Utmaningar kopplat till valfrihet och samordning
Kontinuitet i vården och sammanhängande informationsflöden är utmanande i Norge. Trots fastläkareformen kvarstår många utmaningar inom primärvården. Internationellt sett anses primärvården ha fortsatta utmaningar. I en internationell jämförelse med 10 andra länder rankas Norge tillsammans med Sverige lägst när det gäller samordning och kontinuitet i primärvården.[5]hneider, E, Sarnak, D, Squires, D, Shah, A, Doty, M. Mirror, Mirror 2017: International Comparison Reflects Flaws and Opportunities for Better U.S. Health Care: The Common Wealth Fund; 2017. Ökade kostnader inom slutenvård, långa väntetider och koordination mellan sektorer i hälso- och sjukvårdssystemet är också stora utmaningar framöver.[6]Aas, E, Iversen, T, Kaarboe, O, The sustainability of health care systems in Europe; 2021
Footnotes
- ^ Brekke, KR, Straume, OR. Competition policy for health care provision in Norway. Health policy (Amsterdam, Netherlands). 2017; 121(2):134-40.
- ^ Forskningsrådet. Evaluering av Fastlegereformen 2001-2005: Sammenfatning og analyse av evalueringens delprosjekter; 2006.
- ^ Brekke, KR, Straume, OR. Competition policy for health care provision in Norway. Health policy (Amsterdam, Netherlands). 2017; 121(2):134-40.
- ^ Evaluering av fritt behandlingsvalg. Hele dog SERAF, UiO og NORCE Samfunn 2021
- ^ hneider, E, Sarnak, D, Squires, D, Shah, A, Doty, M. Mirror, Mirror 2017: International Comparison Reflects Flaws and Opportunities for Better U.S. Health Care: The Common Wealth Fund; 2017.
- ^ Aas, E, Iversen, T, Kaarboe, O, The sustainability of health care systems in Europe; 2021
Sverige
Beskrivning av valfrihetssystem
Sverige har sedan 2009 haft obligatorisk val- och etableringsfrihet inom primärvården, medan vårdval utöver primärvården är frivilligt för landets regioner.[1]Valfrihetssystem enligt LOV i landsting och regioner, SKR - beslutsläge april 2019 Valfrihetssystemet bygger på att det inte är någon priskonkurrens mellan leverantörerna genom att den ekonomiska ersättningsmodellen är lika för alla, såväl privata som offentliga aktörer. Ersättningsmodeller är ett av flera verktyg som kan användas för att uppnå övergripande mål inom valfrihetssystemet. Ansvaret för utformning och införande av ersättningsmodeller ligger på regionerna, men det finns undantag som exempelvis utomlänsprislistan för digitala vårdbesök. Samtliga svenska regioner tillämpar inom primärvården en kombination av fast och rörlig ersättning.[2]Ersättningsmodeller i primärvård. SKR. Hämtad 2022-06-14 från: https://skr.se/demokratiledningstyrning/driftformervalfrihet/valfrihetssystemochersattningsmodeller/halsoochsjukvard/ersattningsmodellerhalsoochsjukvard/ersattningsmodelleriprimarvard.2061.html
Satsningar och utvärderingar kopplat till valfrihet
Lagen om valfrihetssystem (LOV) infördes 2009, med syftet att underlätta för kommuner och regioner att öka valfriheten inom hälso- och sjukvård och omsorgstjänster samt för sina invånare.[3]Ersättningsmodeller i primärvård. SKR. Hämtad 2022-06-14 från: https://skr.se/demokratiledningstyrning/driftformervalfrihet/valfrihetssystemochersattningsmodeller/halsoochsjukvard/ersattningsmodellerhalsoochsjukvard/ersattningsmodelleriprimarvard.2061.html Sedan införandet av valfrihetssystemet har flertalet undersökande studier gjorts av reformen. Det finns studier som talar för att nyetablering av vårdcentraler primärt sker i urbana områden med hög socioekonomisk standard.[4]Burström, B, Burström, K, Nilsson, G, Tomson, G, Whitehead, M, Winblad U, Equity aspects of primary health care choice reform in Sweden – a scoping review Ett sätt att öka incitamenten för en bredare etablering är att använda riskjusterad kapitationsersättning. Det innebär att enheter etablerade i områden med lägre socioekonomisk status får högre ersättning. Denna typ av ersättningsmodell används i olika grad i regionerna och har visat sig öka etableringen av privat primärvård i områden med ogynnsam socioekonomisk profil.[5]Anell, A, Dackehag, M, Dietrichson J. Does risk-adjusted payment influence primary care providers’ decision on where to set up practices?
Utmaningar kopplat till valfrihet och samordning
Det svenska hälso- och sjukvårdsystemet har utmaningar i samordning och koordinering på flera nivåer. Internationella undersökningar visar att svenska patienter i större utsträckning upplever brister i koordineringen jämfört med andra länder.[6]Schneider, E, O.Sarnak, D, Squires, D, Shah, A, Doty, M. Mirror, Mirror 2017: International Comparison Reflects Flaws and Opportunities for Better U.S. Health Care: The Common Wealth Fund; 2017. Regeringens utredning Effektiv vård menar att sammanhållning och koordinering inte gynnats av vårdvalet då möjlighet att bygga tillitsfulla relationer försvåras. Ett system som tillåter att läkare byts ut främjar inte skapandet av effektiva och koordinerade team, vilket försvårar planering av vård för den enskilde patienten.[7]Statens offentliga utredningar, 2016:2 Effektiv vård, 2016 Valfrihetsystemen som de idag är utformade riskerar även att leda till mer ojämlik vård. Exempelvis har utvärderingar visat att tillgängligheten av digital vård framförallt gynnar socioekonomiskt starka grupper med relativt sett lättare hälsobesvär.[8]Myndigheten för vård- och omsorgsanalys, En lag som kräver omtag, uppföljning av patientlagens genomslag, med en fördjupning om valfrihet, 2021 Samtidigt går det inte att utesluta att dessa utmaningar skulle finnas även utan vårdvalsreformerna.
Footnotes
- ^ Valfrihetssystem enligt LOV i landsting och regioner, SKR - beslutsläge april 2019
- ^ Ersättningsmodeller i primärvård. SKR. Hämtad 2022-06-14 från: https://skr.se/demokratiledningstyrning/driftformervalfrihet/valfrihetssystemochersattningsmodeller/halsoochsjukvard/ersattningsmodellerhalsoochsjukvard/ersattningsmodelleriprimarvard.2061.html
- ^ Ersättningsmodeller i primärvård. SKR. Hämtad 2022-06-14 från: https://skr.se/demokratiledningstyrning/driftformervalfrihet/valfrihetssystemochersattningsmodeller/halsoochsjukvard/ersattningsmodellerhalsoochsjukvard/ersattningsmodelleriprimarvard.2061.html
- ^ Burström, B, Burström, K, Nilsson, G, Tomson, G, Whitehead, M, Winblad U, Equity aspects of primary health care choice reform in Sweden – a scoping review
- ^ Anell, A, Dackehag, M, Dietrichson J. Does risk-adjusted payment influence primary care providers’ decision on where to set up practices?
- ^ Schneider, E, O.Sarnak, D, Squires, D, Shah, A, Doty, M. Mirror, Mirror 2017: International Comparison Reflects Flaws and Opportunities for Better U.S. Health Care: The Common Wealth Fund; 2017.
- ^ Statens offentliga utredningar, 2016:2 Effektiv vård, 2016
- ^ Myndigheten för vård- och omsorgsanalys, En lag som kräver omtag, uppföljning av patientlagens genomslag, med en fördjupning om valfrihet, 2021

Finland
Beskrivning av valfrihetssystem
Möjligheten för patienter att påverka sina val av vårdleverantör är ett prioriterat område i Finland. Det senaste decenniet har en stor vårdreform diskuterats där valfrihet och tillgänglighet varit på agendan i olika former. Sommaren 2021 godkändes den nya Social- och hälsovårdsreformen som kommer att stöpa om stora delar av organisationen i omsorgs- samt hälso- och sjukvårdssystemet.[1]Social- och hälsovårdsreformen. Hämtad 2022-06-14 från: https://soteuudistus.fi/sv/framsida
Patienter i Finland har möjlighet att fritt välja sin primärvårdsläkare och kan byta denna en gång per år. Tillsammans med sin primärvårdsläkare kan patienter fritt bestämma vart de ska remitteras vid behov av specialistvård. Möjligheterna till valfrihet begränsas i första hand till de offentliga utförarna. Via servicesedelsystemet finns dock möjlighet att välja privata utförare. Detta är ett system som majoriteten av kommunerna använder sig av för att tillhandahålla tjänster som kommunen ej har i egen regi eller själv köper in.[2]Brandt M. Valfrihet inom social- och hälsovården 2019.
Satsningar och utvärderingar kopplat till valfrihet
Lag om servicesedlar som antogs 2000 och uppdaterades 2009 syftar till att öka patientens möjlighet att välja privata aktörer och förbättra tillgången på tjänster inom hälso- och sjukvård. 2010 infördes Hälso- och sjukvårdslagen som innehåller bestämmelser som gör det möjligt för patienter att fritt välja primärvårdsleverantör över hela landet samt välja sjukhus de vill bli remitterade till vid behov av specialiserad vård.[3]Tynkkynen, LK, Chydenius, M, Saloranta, A, Keskimaki, I. Expanding choice of primary care in Finland: much debate but little change so far. Health policy (Amsterdam, Netherlands). 2016; 120(3):227-34.,[4]Frågor och svar om de nya välfärdsområdena, inrikesministeriet. Hämtad 2022-06-14 från: https://intermin.fi/sv/reformen-av-raddningsvasendet/fragor-och-svar. Från och med 2023 kommer den offentliga vården att skötas av större välfärdsområden istället för av kommunerna, vilket är en del av Social och hälsovårdsreformen. Detta kommer även innebära att primärvård och specialiserad vård kommer att finnas i samma organisation och därmed agera närmare varandra. Målet med reformen är att öka tillgängligheten och minska skillnaderna i landet. 7 av de 22 distrikt som har ansvar för vård-och omsorgstjänsterna kommer att vara tvåspråkiga. Det innebär att patienterna har valmöjligheten att få vård både på svenska och finska.[5]Social- och hälsovårdsreformen. Hämtad 2022-06-09 från: https://soteuudistus.fi/sv/social-och-halsovardsreformen
Utmaningar kopplat till valfrihet och samordning
Långa väntetider och bristande koordinering mellan primärvård och specialiserad vård samt mellan hälso- och sjukvård och socialtjänst utgör några av Finlands huvudsakliga utmaningar.[6]Finland 2013:21. OECD. Finland: Country Health Profile 2019 Dessa försöker man bemöta med den nya Social och hälsovårdsreformen. Vidare är sammanhållen och koordinerad vård utmanande vid förflyttning mellan privata och offentliga aktörer. Detta kopplas delvis till att det befintliga ersättningssystemet inte ger incitament att främja en sammanhållen vård mellan olika aktörer.[7]Finland 2013:21. OECD. Finland: Country Health Profile 2019. Ett problem med valfriheten i Finland är att olika hälsovårdscentraler har olika uppsättning av tjänsteerbjudanden. Det innebär att kontinuiteten i vården inte kan säkerställas om patienter byter hälsovårdscentral. För att optimera vårdprocesser är det ofta praktiskt att olika tjänster finns inom samma organisation. Detta kan dock medföra att patienten blir bunden till en viss aktör, vilket inskränker valfriheten.[8]Sinervo, T, Tynkkynen, L-K, Vehko, T. How are you, Finnish Health Centre? Freedom of choice and care integration as central targets of development 2016:
Footnotes
- ^ Social- och hälsovårdsreformen. Hämtad 2022-06-14 från: https://soteuudistus.fi/sv/framsida
- ^ Brandt M. Valfrihet inom social- och hälsovården 2019.
- ^ Tynkkynen, LK, Chydenius, M, Saloranta, A, Keskimaki, I. Expanding choice of primary care in Finland: much debate but little change so far. Health policy (Amsterdam, Netherlands). 2016; 120(3):227-34.
- ^ Frågor och svar om de nya välfärdsområdena, inrikesministeriet. Hämtad 2022-06-14 från: https://intermin.fi/sv/reformen-av-raddningsvasendet/fragor-och-svar.
- ^ Social- och hälsovårdsreformen. Hämtad 2022-06-09 från: https://soteuudistus.fi/sv/social-och-halsovardsreformen
- ^ Finland 2013:21. OECD. Finland: Country Health Profile 2019
- ^ Finland 2013:21. OECD. Finland: Country Health Profile 2019.
- ^ Sinervo, T, Tynkkynen, L-K, Vehko, T. How are you, Finnish Health Centre? Freedom of choice and care integration as central targets of development 2016:
Island
Beskrivning av valfrihetssystem
Island har valfrihet både inom primärvård och specialiserad vård. På Island registrerar sig patienter på en vårdcentral och kan även lista sig hos en specifik allmänläkare inom primärvården. Listningarna är inte begränsade till kommunen utan kan göras på samtliga vårdcentraler i landet.
Satsningar och utvärderingar kopplat till valfrihet
I många andra länder är primärvårdsläkarnas funktion som portvakt uttalad men sedan 1984 har det inom stora delar av specialistvården på Island inte varit obligatoriskt att remitteras från primärvården.[1]Bjornsson, S, Sigurdsson, J, Svavarsdottir, A, Gudmundsson G, Gatekeeping and referrals to cardiologists: General practitioners’ views on interactive communications Svårighet med bemanning inom primärvården har varit ett av argumenten för att ej ha portvaktsfunktionen.
Under senare år har delar av hemsjukvården separerats från vårdcentralerna och då har ansvaret för hemsjukvården förflyttats från staten till kommunen. Denna förändring har bidragit till bristande integrering och samordning mellan primärvård och omsorg. Den nya hälsopolicyn utgiven av hälsoministeriet som gäller för Islands hälso- och sjukvårdssatsningar till och med 2030 bemöter denna typ av utmaningar genom att fokusera på en stärkt primärvård.[2]Health Policy, A policy for Iceland’s health services until 2030
Utmaningar kopplat till valfrihet och samordning
Majoriteten av hälso- och sjukvårdsaktörerna är offentliga men under de senaste åren har antalet privata vinst- och icke vinstdrivande aktörer ökat. Detta har lett till en mer diversifierad och fragmenterad vård vilket ses som en utmaning.[3]Hutchinson, A. Building primary care in a changing Europe Case studies - Iceland. Building primary care in a changing Europe Case study. Copenhagen Denmark: World Health Organization; 2015. s. 7. Överlag ses samarbetet mellan primärvård och specialistvård som utmanande. En del av detta förklaras av att invånare i vissa delar av landet har väldigt långa avstånd till specialiserad vård.[4]Health Policy, A policy for Iceland’s health services until 2030
Footnotes
- ^ Bjornsson, S, Sigurdsson, J, Svavarsdottir, A, Gudmundsson G, Gatekeeping and referrals to cardiologists: General practitioners’ views on interactive communications
- ^ Health Policy, A policy for Iceland’s health services until 2030
- ^ Hutchinson, A. Building primary care in a changing Europe Case studies - Iceland. Building primary care in a changing Europe Case study. Copenhagen Denmark: World Health Organization; 2015. s. 7.
- ^ Health Policy, A policy for Iceland’s health services until 2030
Diskussion
I det här avsnittet kommenteras likheter och skillnader mellan val- och etableringsfriheten i de nordiska länderna. Avsnittet har delats in i samma tre avsnitt som i styckena ovan.
Beskrivning av valfrihetssystem
Både Danmark och Island har valfrihet inom primärvården och den specialiserade vården. I Sverige råder val- och etableringsfrihet inom primärvården, medan vårdval utanför primärvården är frivilligt för regionerna. Även i Finland har patienterna möjlighet att fritt välja läkare inom primärvården och kan tillsammans med sin primärvårdsläkare bestämma var de ska remitteras vid behov av specialistvård. Norge är däremot det land i Norden med lägst grad av val- och etableringsfrihet. Dock har det under de senaste decennierna öppnats upp för konkurrens inom specialiserad vård i Norge. Allmänläkarnas funktion som portvakter till specialistvården ser olika ut i de nordiska länderna; i de flesta nordiska länderna fungerar primärvårdsläkaren som en portvakt som remitterar till specialiserad vård vid behov. På Island har de dock inte haft denna funktion i samma utsträckning, utan där kan patienter även remittera sig själva till den specialiserade vården. Patienternas möjlighet till att byta läkare inom primärvården skiljer sig också något åt mellan länderna; i exempelvis Danmark kan patienterna byta läkare obegränsat antal gånger inom primärvården, medan i Finland kan patienterna byta primärvårdsläkare en gång per år.
Satsningar och utvärderingar kopplat till valfrihet
I flera nordiska länder så som Norge, Sverige och Finland har reformer införts som syftar till att öka valfriheten inom hälso- och sjukvården. Reformerna ser lite olika ut även om syftet är likartat. I Norge genomfördes exempelvis år 2001 en reform som bland annat innebar att patienterna fritt kunde välja vilken allmänläkare de ville lista sig hos. I Finland syftar Lag om servicesedlar som uppdaterades 2009 till att öka patienternas möjligheter att välja privata aktörer. I flera av länderna har dock inte de satsningar som gjorts alltid gett önskad effekt. I exempelvis Danmark och Norge lyfts fortsatta brister fram gällande koordinering mellan vårdformer samt sjukhuseffektivitet och väntetid. Ett område där arbete bedrivs i flera nordiska länder är koordinering mellan primärvård och specialiserad vård.
Utmaningar inom valfrihet och samordning
Utmaningar kopplat till koordinering, kontinuitet och samarbete mellan aktörer inom vård- och omsorg lyfts fram i samtliga nordiska länder. I exempelvis Danmark och på Island framkommer kopplingar mellan det ökade antalet privata aktörer och ökad fragmentisering samt svårighet att integrera dessa i övriga systemet. Tydliga regler uppges behövas för samverkan mellan aktörer. Satsningar görs i flera länder för att motverka problemen; i Danmark utgår monetär ersättning till primärvården för att koordinera patienters vård med andra aktörer och i Finland syftar Social och hälsovårdsreformen till att öka samordningen mellan primärvård och specialiserad vård när de kommer finnas i samma organisation.
Uppföljning av integrerad och sammanhållen vård
Introduktion till ämnet
Det här avsnittet beskriver kortfattat hur departement och myndigheter i de nordiska länderna följer upp olika aspekter av hälso- och sjukvården, utifrån främst data och indikatorer. Här ges också exempel på indikatorer som kan användas för särskilt att mäta och följa upp integrerad och sammanhållen vård och omsorg för multisjuka personer och personer med kroniska sjukdomar. Vi resonerar också kring hur de nordiska länderna kan samarbeta framöver i syfte att tex kunna jämföra utvecklingen mellan länderna.
Exempel på indikatorer för integrerad och sammanhållen vård
- Det finns flera s.k. resultatindikatorer som kan tillämpas på registerdata för att indirekt mäta sammanhållen vård och omsorg.
- Två exempel är 1) Påverkbar slutenvård och 2) Oplanerad återinskrivning i sluten vård inom 30 dagar.
- Därtill finns det andra typer av indikatorer som utvecklats för andra ändamål, men som kan tjäna som ”proxies” för sammanhållen vård och omsorg.
Centrala iakttagelser
Danmark
I Danmark ansvarar Sundhedsministeriet (Hälsoministeriet) tillsammans med den statligt finansierade Sundhetsdatastyrelsen (Hälsodatastyrelsen) för att följa upp hälso- och sjukvården. Som en del av ett nationellt kvalitetsprogram finns åtta nationella mål uppsatta för att säkra kvaliteten i vården. “Fler friska levnadsår” och “Snabb utredning och behandling” är två exempel på detta. Sundhedsministeriet släpper årligen en statusrapport där man utifrån ett 40-tal indikatorer utvärderar hur väl målen nåtts. Ett av de åtta nationella målen är “Bättre sammanhängande patientförlopp”, som bland annat mäts utifrån indikatorerna “Akuta somatiska återinläggningar inom 30 dagar” och “Väntetid för rehabilitering”[1]Hämtad 2922-08-16 från: https://docs.google.com/document/d/1Njts4kkpRa8QhUyCqBZ1HUsi53q74HJJ/edit#.
Sundhetsdatastyrelsen utvecklar och driver de nationella hälsoregistren, med information om olika aspekter av hälso- och sjukvården samt invånarnas hälsa[2]Nationella Hälsoregister. Hämtad 2022-07-23 från: https://sundhedsdatastyrelsen.dk/da/registre-og-services/om-de-nationale-sundhedsregistre. Utifrån dessa data publiceras regelbundet rapporter, analyser och benchmarking om hälso- och sjukvårdens kvalitet och effektivitet[3]Analyser och rapporter. Hämtad 2022-07-23 från: Analyser og rapporter – Sundhedsdatastyrelsen. https://sundhedsdatastyrelsen.dk/da/tal-og-analyser/analyser-og-rapporter. Några av rapporterna som Sundhetsdatastyrelsen publicerar är specifikt inriktade på sammanhållen och integrerad vård. Ett exempel på detta är rapporten ”Sammanhängande åtgärder inom hälso- och sjukvården”[4]Den sammanhållna hälso- och sjukvården. Hämtad 2022-07-23 från: https://sundhedsdatastyrelsen.dk/da/tal-og-analyser/analyser-og-rapporter/sundhedsvaesenet/det-sammenhaengende-sundhedsvaesen. Där presenteras och analyseras bland annat indikatorerna “Akuta somatiska återinläggningar för vuxna med KOL” och “Påverkbara inläggningar bland äldre (65+ och äldre)”.
I Danmark finns även den tvärregionala nätverksorganisationen “Regionernas kliniska kvalitetsutvecklingsprogram” (RKKP) som driver och förvaltar en rad kliniska kvalitetsdatabaser för olika patientgrupper. RKKP publicerar rapporter och analyser om hälso- och sjukvården utifrån dessa data[5]Om RKKP. Hämtad 2022-08-16 från: https://www.rkkp.dk/om-rkkp.
Footnotes
- ^ Hämtad 2922-08-16 från: https://docs.google.com/document/d/1Njts4kkpRa8QhUyCqBZ1HUsi53q74HJJ/edit#
- ^ Nationella Hälsoregister. Hämtad 2022-07-23 från: https://sundhedsdatastyrelsen.dk/da/registre-og-services/om-de-nationale-sundhedsregistre
- ^ Analyser och rapporter. Hämtad 2022-07-23 från: Analyser og rapporter – Sundhedsdatastyrelsen. https://sundhedsdatastyrelsen.dk/da/tal-og-analyser/analyser-og-rapporter
- ^ Den sammanhållna hälso- och sjukvården. Hämtad 2022-07-23 från: https://sundhedsdatastyrelsen.dk/da/tal-og-analyser/analyser-og-rapporter/sundhedsvaesenet/det-sammenhaengende-sundhedsvaesen
- ^ Om RKKP. Hämtad 2022-08-16 från: https://www.rkkp.dk/om-rkkp
Norge
I Norge ansvarar den statliga myndigheten Hälsodirektoratet för uppföljning och utvärdering av hälso- och sjukvården. Hälsodirektoratet ansvarar för flera centrala hälsodataregister varav Norskt patientregister och Kommunalt patient- och användarregister är de största. Från dessa register redovisas data om invånarnas hälsa och om sjukvården[1]Hälsodata och register. Hämtad 2022-07-23 från: https://www.helsedirektoratet.no/tema/statistikk-registre-og-rapporter/helsedata-og-helseregistre.
Hälsodirektoratet ansvarar även för ett nationellt hälsoindikatorsystem, baserat på OECD:s ”Health care and quality outcomes programme”. Systemet består av över 180 indikatorer som indirekt mäter kvaliteten på olika aspekter av hälso- och sjukvården. Utifrån dessa kvalitetsindikatorer publicerar Hälsodirektoratet årligen upp till fyra rapporter där man uppmärksammar de viktigaste resultaten[2]Kvalitet och kvalitetsindikationer. Hämtad 2022-07-23 från: https://www.helsedirektoratet.no/statistikk/kvalitetsindikatorer/kvalitet-og-kvalitetsindikatorer. Hälsodirektoratet ger även ut publikationer baserade på andra källor.
I Norge finns ännu inte så många indikatorer framtagna specifikt för att mäta sammanhållen och integrerad vård. Indikatorerna “Överlevnad 30 dagar efter sjukhusvistelse” och “Psykisk hälsa för vuxna schizofrenidiagnostiserade som har fått en individuell plan”, samt en indikator för hur snabbt epikriser skickas iväg till patientens fasta läkare efter utskrivning, kan dock alla tre berätta något om hur väl sammanhållen och integrerad vården är.
Footnotes
- ^ Hälsodata och register. Hämtad 2022-07-23 från: https://www.helsedirektoratet.no/tema/statistikk-registre-og-rapporter/helsedata-og-helseregistre
- ^ Kvalitet och kvalitetsindikationer. Hämtad 2022-07-23 från: https://www.helsedirektoratet.no/statistikk/kvalitetsindikatorer/kvalitet-og-kvalitetsindikatorer

Sverige
I Sverige har Socialstyrelsen och Sveriges Kommuner och Regioner (SKR) ett delat ansvar för uppföljningen av hälso- och sjukvården. Socialstyrelsen ansvarar för och förvaltar en rad olika register, bland dem de nationella hälsodataregistren[1]Register. Hämtad 2022-07-23 från: https://www.socialstyrelsen.se/statistik-och-data/register/ . SKR ansvarar för samordningen av drygt hundra nationella kvalitetsregister med information om resultat inom hälso- och sjukvården[2]Om nationella kvalitetsregister. Hämtad 2022-07-23 från: https://skr.se/kvalitetsregister/omnationellakvalitetsregister.52218.html.
Socialstyrelsen och SKR har tagit fram ett stort antal nationella indikatorer för att bättre kunna mäta vårdens kvalitet och effektivitet. Exempel på indikatorer är “Väntetid till första besöket vid misstänkt prostatacancer” och “Åtgärdbar dödlighet vid KOL”. Dessa indikatorer är producerade från en rad olika källor, bland annat hälsodataregister och nationella kvalitetsregister[3]Om vården i siffror. Hämtad 2022-07-23 från: https://vardenisiffror.se/om-varden-i-siffror?open=vad-finns-pa-varden-i-siffror.
Utifrån resultatet på kvalitetsindikatorerna publicerar Socialstyrelsen och SKR regelbundet rapporter som redogör för och analyserar tillståndet i hälso- och sjukvården. I Socialstyrelsens årsvisa rapport ”Öppna jämförelser” jämförs resultaten på både kommunal och regional nivå[4]Öppna jämförelser. Hämtad 2022-07-23 från: https://www.socialstyrelsen.se/statistik-och-data/oppna-jamforelser/. Socialstyrelsens lägesrapporter redovisar läget inom hälso- och sjukvården för olika områden såsom exempelvis “Vård- och omsorg för äldre”[5]Vård och omsorg för äldre – Lägesrapport 2022. Hämtad 2022-08-17 från: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/ovrigt/2022-3-7791.pdf. I ”Hälso- och sjukvårdsrapporten”, som släpps av SKR varje år, redogörs för läget i hälso- och sjukvården på nationell nivå[6]Hälso- och sjukvårdsrapporten 2021. Hämtad 2022-07-24 från: https://skr.se/skr/tjanster/rapporterochskrifter/publikationer/halsoochsjukvardsrapporten2021.65001.html .
Kvalitetsindikatorerna finns sammanställda och tillgängliga för allmänheten, dels på Socialstyrelsens webbplats[7]Öppna jämförelser. Hämtad 2022-08-17 från: https://www.socialstyrelsen.se/statistik-och-data/oppna-jamforelser/, dels i den av SKR upprättade webbapplikationen ”Vården i siffror”. Kopplad till varje indikator finns en beskrivning som mer ingående förklarar hur indikatorn är konstruerad, vad den avsedd att mäta och hur den ska tolkas.
Några av indikatorerna är specifikt utformade för att mäta olika aspekter av sammanhållen och integrerad vård. “Påverkbar slutenvård vid kronisk sjukdom”, “Multidisciplinär konferens inför behandlingsstart vid bröstcancer”, “Kontinuitet för vårdkontakt med läkare för patienter med kronisk sjukdom de senaste 18 månaderna” och “Barn med CP som bedömts av arbetsterapeut” är några exempel på sådana[8]Om vården i siffror. Hämtad 2022-07-23 från: https://vardenisiffror.se/om-varden-i-siffror?open=vad-finns-pa-varden-i-siffror.
Footnotes
- ^ Register. Hämtad 2022-07-23 från: https://www.socialstyrelsen.se/statistik-och-data/register/
- ^ Om nationella kvalitetsregister. Hämtad 2022-07-23 från: https://skr.se/kvalitetsregister/omnationellakvalitetsregister.52218.html
- ^ Om vården i siffror. Hämtad 2022-07-23 från: https://vardenisiffror.se/om-varden-i-siffror?open=vad-finns-pa-varden-i-siffror
- ^ Öppna jämförelser. Hämtad 2022-07-23 från: https://www.socialstyrelsen.se/statistik-och-data/oppna-jamforelser/
- ^ Vård och omsorg för äldre – Lägesrapport 2022. Hämtad 2022-08-17 från: https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/ovrigt/2022-3-7791.pdf
- ^ Hälso- och sjukvårdsrapporten 2021. Hämtad 2022-07-24 från: https://skr.se/skr/tjanster/rapporterochskrifter/publikationer/halsoochsjukvardsrapporten2021.65001.html
- ^ Öppna jämförelser. Hämtad 2022-08-17 från: https://www.socialstyrelsen.se/statistik-och-data/oppna-jamforelser/
- ^ Om vården i siffror. Hämtad 2022-07-23 från: https://vardenisiffror.se/om-varden-i-siffror?open=vad-finns-pa-varden-i-siffror
Finland
I Finland är det statligt finansierade Institutet för hälsa och välfärd (THL) som ansvarar för uppföljningen av hälso- och sjukvården. THL har i uppgift att föra nationella kvalitetsregister över befolkningens hälsa och landets hälso- och sjukvård. Syftet med dessa register är bland annat att utgöra underlag för djupare analyser av vårdsystemet[1]Nationella kvalitetsregister för hälso- och sjukvården. Hämtad 2022-07-23 från: https://thl.fi/svvardreformen/utvardering-och-informationsunderlaget/nationella-kvalitetsregister-for-halso-och-sjukvarden.
THL ansvarar även för indikatorsystemet Sotekuva, som innehåller 400 indikatorer för olika aspekter av hälso- och sjukvårdens kvalitet och effektivitet. Indikatorerna är framtagna av social- och hälsovårdsministeriet, och de data som indikatorerna baseras på är hämtade från THL:s statistiktjänst och indikatorbanken Sotkanet[2]Sotekuva. Hämtad 2022-07-23 från: https://thl.fi/fisote-uudistus/sote-arviointi-ja-tietopohja/kuva-mittaristo/sotekuva.
Varje år släpper THL också en rapport med expertutvärderingar av läget i hälso- och sjukvården. Informationsunderlaget till rapporten består framför allt av indikatorerna i Sotekuva, men även kvalitativa dokument och dialogmaterial.
I Sotekuva finns elva indikatorer för att mäta sammanhållen och integrerad vård. Ett exempel är indikatorn ”Vårdperioder vid en bäddavdelning på ett sjukhus på grund av hjärtinsufficiens bland personer som fyllt 15 år / 100 000 invånare”.
Footnotes
- ^ Nationella kvalitetsregister för hälso- och sjukvården. Hämtad 2022-07-23 från: https://thl.fi/svvardreformen/utvardering-och-informationsunderlaget/nationella-kvalitetsregister-for-halso-och-sjukvarden
- ^ Sotekuva. Hämtad 2022-07-23 från: https://thl.fi/fisote-uudistus/sote-arviointi-ja-tietopohja/kuva-mittaristo/sotekuva
Island
På Island ansvarar den statligt finansierade myndigheten Hälsodirektoratet för uppföljning av hälso- och sjukvården. Hälsodirektoratet ansvarar för att upprätta och underhålla register över olika aspekter av hälsa och sjukvård[1]Statistik. Hämtad 2022-07-23 från: https://www.landlaeknir.is/tolfraedi-og-rannsoknir/tolfraedi/. Utöver detta publicerar Hälsodirektoratet ett antal folkhälsoindikatorer som baseras på data från en mängd olika källor.[2]Folkhälsoindikatorer per hälsodistrikt. Hämtat 2022-07-23 från https://www.landlaeknir.is/tolfraedi-og-rannsoknir/tolfraedi/lydheilsuvisar/ Syftet med detta är att ge en bättre bild av folkhälsan och att identifiera förbättringsområden inom vården. Varje år publicerar Hälsodirektoratet en rapport där man mer ingående redogör för läget inom hälso- och sjukvården. Rapporten baserar sig på tidigare redovisade data och kan exempelvis redogöra för parametrar såsom väntetider och antal inläggningsdagar.
Verksamheten vid enskilda sjukhus och vårdinrättningar utvärderas också gentemot ett antal kvalitetskriterier. Kriterierna är framtagna för att kontrollera att de kvalitetsmål som är uppsatta efterlevs.
Footnotes
- ^ Statistik. Hämtad 2022-07-23 från: https://www.landlaeknir.is/tolfraedi-og-rannsoknir/tolfraedi/
- ^ Folkhälsoindikatorer per hälsodistrikt. Hämtat 2022-07-23 från https://www.landlaeknir.is/tolfraedi-og-rannsoknir/tolfraedi/lydheilsuvisar/
Grönland
På Grönland är det Hälsoministeriet och den statligt finansierade Hälsostyrelsen som ansvarar för uppföljning av hälso- och sjukvården. Fram till 2017 gav Hälsostyrelsen årligen ut en kortare rapport med statistik över grönlänningarnas hälsa och sjukvård. Numera publiceras statistiken i stället löpande[1]Nationella läkarundersökarens årsrapporter. Hämtad 2022-07-23 från: https://www.hmr.fo/en/what-we-do/health-and-prevention/healthcare-in-the-faroe-islands. På begäran görs även en del utredningar i politiskt syfte, men dessa finns inte tillgängliga på Hälsoministeriets eller Hälsostyrelsens webbsidor.
Footnotes
- ^ Nationella läkarundersökarens årsrapporter. Hämtad 2022-07-23 från: https://www.hmr.fo/en/what-we-do/health-and-prevention/healthcare-in-the-faroe-islands
Färöarna
På Färöarna ansvarar den danska Sundhetsstyrelsen (Hälsostyrelsen) för uppföljning och utvärdering av hälso- och sjukvården. Detta gör de tillsammans med ”The Chief Medical Officer” som tillsätts av det danska hälsoministeriet. Sundhetsstyrelsen samlar, bearbetar och publicerar statistik om Färöarnas hälsa och hälso- och sjukvård[1]Health care of the Faroe Islands. Hämtad 2022-07-23 från: https://www.hmr.fo/en/what-we-do/health-and-prevention/healthcare-in-the-faroe-islands/.
Footnotes
- ^ Health care of the Faroe Islands. Hämtad 2022-07-23 från: https://www.hmr.fo/en/what-we-do/health-and-prevention/healthcare-in-the-faroe-islands/

Åland
På Åland ansvarar Landskapsregeringens avdelning ”Hälso- och sjukvårdsbyrån” för uppföljning och övervakning av hälso- och sjukvården. En gång varje ”lagtingsperiod” publicerar Landskapsregeringen en folkhälsorapport med statistik över ålänningarnas hälsa och hälso- och sjukvård[1]Hälsa och omsorg. Hämtad 2022-07-23 från: https://www.regeringen.ax/halsa-omsorg. Rapporten baseras på data hämtad från bland annat Ålands hälso-och sjukvård (ÅHS), Ålands statistik- och utredningsbyrå och Ålands cancerregister[2]Folkhälsorapport. Hämtad 2022-07-23 från: https://www.regeringen.ax/halsa-omsorg/statistik-om-var-halsa.
Footnotes
- ^ Hälsa och omsorg. Hämtad 2022-07-23 från: https://www.regeringen.ax/halsa-omsorg
- ^ Folkhälsorapport. Hämtad 2022-07-23 från: https://www.regeringen.ax/halsa-omsorg/statistik-om-var-halsa
Om indikatorer
Ett antal indikatorer har utvecklats för att mäta integrerad och sammanhållen vård och omsorg med syfte att jämföra dessa förhållanden och aspekter mellan länder. Några av dessa redovisas regelbundet av OECD. En del av dem rapporteras för samtliga nordiska länder, men inte alla.
Påverkbar/undvikbar slutenvård
Bakgrunden till denna indikator är att vissa kroniska sjukdomar, såsom astma, kroniskt obstruktiv lungsjukdom (KOL), kronisk hjärtsvikt och diabetes, har det gemensamt att de har en väl dokumenterad och etablerad behandling, som huvudsakligen kan tillgodoses i primärvården. En väl fungerande primärvård bör därför leda till färre akuta försämringar, och därmed ett minskat antal slutenvårdstillfällen, hos personer med sådana sjukdomar[1]Health at a glance: Europe 2020: State of Health in the EU Cycle. Avoidable hospital admissions. Hämtad den 2022-06-16 från: https://www.oecd-ilibrary.org/sites/58a359ac-en/index.html?itemId=/content/component/58a359ac-en.
Indikatorn Avoidable hospital admissions redovisas årligen för samtliga nordiska länder[2]OECD.Stat. Health Care Quality Indicators. Primary care. Hämtad 2022-06-14 från:https://stats.oecd.org/Index.aspx?QueryId=51879, men de ingående diagnoserna astma, KOL hjärtsvikt, hypertension och diabetes mäts var och en för sig.
Oplanerad återinskrivning i sluten vård inom 30 dagar
Syftet med denna indikator är att återspegla att utskrivningen från slutenvård skett alltför tidigt, eller att uppföljning och fortsatt omhändertagande via öppenvård efter utskrivningen inte varit tillräckligt samordnad[3]Utveckling av indikatorerna undvikbar slutenvård och oplanerade återinskrivningar. Socialstyrelsen 2014-02-12. . I Sverige tillämpas den vanligen för äldre (≥65 år) och multisjuka patienter.
Indikatorn Inpatient readmissions within 30 days har redovisats för de olika nordiska länderna i enskilda studier[4]Kittelsen SA, Anthun KS, Goude F, Huitfeldt IM, Häkkinen U, Kruse M, Medin E, Rehnberg C, Rättö H; EuroHOPE study group. Costs and Quality at the Hospital Level in the Nordic Countries. Health Econ. 2015 Dec;24 Suppl 2:140-63. doi: 10.1002/hec.3260, men återfinns inte i OECD:s statistik, annat än specifikt för ”mental health conditions”.
Återinskrivning eller död efter vård för stroke och hjärtsvikt
OECD har nyligen lanserat indikatorer för integrated care. De första tre publicerades 2021[5]OECDiLibrary. Health at a glance 2021. Integrated care. Hämtad 2022-06-14 från:https://www.oecd-ilibrary.org/social-issues-migration-health/health-at-a-glance-2021_d6e80df4-en,[6]OECDiLibrary. Health at a glance:OECD indicators. Integrated care. Hämtad 2022-06-14 från:https://www.oecd-ilibrary.org/sites/ae3016b9-en/1/3/6/14/index.html?itemId=/content/publication/ae3016b9-en&_csp_=ca413da5d44587bc56446341952c275e&itemIGO=oecd&itemContentType=book och är tänkta att återspegla kvalitéten i samordningen mellan sjukhus och primärvård, året efter sjukhusvistelse för stroke och hjärtsvikt. Indikatorerna:
- Patients readmitted or dying due to the primary diagnosis within one year of discharge after stroke and congestive heart failure
- Patients readmitted or dying due to any cause within one year of discharge after stroke and congestive heart failure.
Redovisas för Sverige, Norge och Finland, medan den tredje indikatorn:
- Prescription of appropriate medication for secondary care prevention after hospital discharge.
- som kräver att uppgifter över läkemedelsförskrivning kan länkas till data från slutenvårds- och dödsorsaksregister – för närvarande, enligt OECD[7]undefined, endast rapporteras från Sverige och Finland.
Footnotes
- ^ Health at a glance: Europe 2020: State of Health in the EU Cycle. Avoidable hospital admissions. Hämtad den 2022-06-16 från: https://www.oecd-ilibrary.org/sites/58a359ac-en/index.html?itemId=/content/component/58a359ac-en
- ^ OECD.Stat. Health Care Quality Indicators. Primary care. Hämtad 2022-06-14 från:https://stats.oecd.org/Index.aspx?QueryId=51879
- ^ Utveckling av indikatorerna undvikbar slutenvård och oplanerade återinskrivningar. Socialstyrelsen 2014-02-12.
- ^ Kittelsen SA, Anthun KS, Goude F, Huitfeldt IM, Häkkinen U, Kruse M, Medin E, Rehnberg C, Rättö H; EuroHOPE study group. Costs and Quality at the Hospital Level in the Nordic Countries. Health Econ. 2015 Dec;24 Suppl 2:140-63. doi: 10.1002/hec.3260
- ^ OECDiLibrary. Health at a glance 2021. Integrated care. Hämtad 2022-06-14 från:https://www.oecd-ilibrary.org/social-issues-migration-health/health-at-a-glance-2021_d6e80df4-en
- ^ OECDiLibrary. Health at a glance:OECD indicators. Integrated care. Hämtad 2022-06-14 från:https://www.oecd-ilibrary.org/sites/ae3016b9-en/1/3/6/14/index.html?itemId=/content/publication/ae3016b9-en&_csp_=ca413da5d44587bc56446341952c275e&itemIGO=oecd&itemContentType=book
- ^ undefined
Läkemedelsanvändning hos äldre
Förekomst av polyfarmaci (användning av många läkemedel) och kvalitetsbrister i äldres läkemedelsanvändning kan betraktas som indirekta mått på samordning av vården av dessa personer. Avsaknad av fast läkarkontakt, flera förskrivare som inte har en gemensam läkemedelslista samt otillräcklig informationsöverföring mellan vårdgivare, är exempel på omständigheter vid bristande samordning av vården, som kan bidra till att läkemedelsanvändningen blir mer omfattande och av sämre kvalitét.
I början av 00-talet utvecklade Socialstyrelsen i Sverige Indikatorer för god läkemedelsterapi hos äldre, för att stödja arbetet för en bättre läkemedelsanvändning hos äldre personer[1]Indikatorer för god läkemedelsterapi hos äldre. Socialstyrelsen 2017-6-7 . Syftet med indikatorerna är både att ge stöd för att förbättra äldres läkemedelsbehandling och att mäta och följa dess kvalitét. Flera av dessa indikatorer går att tillämpa för analyser av registerbaserade data på riksnivå; exempelvis samtidig användning av tio eller fler läkemedel (excessive polypharmacy) och användning av läkemedel som bör undvikas till äldre.
Några indikatorer för kvalitét i äldres läkemedelsanvändning, som delvis överensstämmer med de svenska, presenteras årligen i OECD:s statistik[2]OECD.Stat. Health Care Quality Indicators. Primary care. Hämtad 2022-06-16 från:https://stats.oecd.org/Index.aspx?QueryId=51879:
- Proportion of 75 years and over who are taking more than 5 medications concurrently
- Elderly patients (≥65 years) with prescription of long-acting benzodiazepines or related drugs
- Elderly patients (≥65 years) with prescription of long-term benzodiazepines or related drugs
- Proportion of people 65 and over prescribed antipsychotics
Dessa indikatorer redovisas också för de nordiska länderna.
Footnotes
- ^ Indikatorer för god läkemedelsterapi hos äldre. Socialstyrelsen 2017-6-7
- ^ OECD.Stat. Health Care Quality Indicators. Primary care. Hämtad 2022-06-16 från:https://stats.oecd.org/Index.aspx?QueryId=51879
Förutsättningar för att jämföra de nordiska länderna utifrån sammanhållen vård
Detta avsnitt baserad framförallt på OECD:s indikatorer, visar att endast indikatorn påverkbar slutenvård och några indikatorer som återspeglar kvalitéten i äldres läkemedelsanvändning redovisas regelbundet för samtliga nordiska länder. Indikatorn återinskrivningar inom 30 dagar redovisas inte alls för något nordiskt land i OECD:s statistik. Nordiska jämförelser baserade på denna indikator har dock redovisats i enskilda studier[1]Kittelsen SA, Anthun KS, Goude F, Huitfeldt IM, Häkkinen U, Kruse M, Medin E, Rehnberg C, Rättö H; EuroHOPE study group. Costs and Quality at the Hospital Level in the Nordic Countries. Health Econ. 2015 Dec;24 Suppl 2:140-63. doi: 10.1002/hec.3260., varför man kan anta att det finns förutsättningar att analysera den i respektive land.
OECD:s nyligen lanserade indikatorer för integrated care, har hittills redovisats endast för Sverige, Finland och i viss mån Norge.
Endast ett fåtal indikatorer som återspeglar omfattning och kvalitét i äldres läkemedelsanvändning redovisas regelbundet för de nordiska länderna. Det vore lämpligt att utöka dem med några indikatorer för polyfarmaci och olämplig/riskfylld läkemedelsanvändning. Med tanke på att de är uppbyggda på i princip samma sätt som de läkemedelsindikatorer som redovisas idag, så torde det vara möjligt att genomföra.
Sammanfattningsvis borde det vara möjligt att jämföra de nordiska länderna med avseende på de indikatorer för sammanhållen vård som beskrivits här. Det är då naturligtvis nödvändigt att se till att ensa metoderna för datafångst, urval och analys, så att resultaten blir så jämförbara som möjligt. Vidare behöver sannolikt metoderna utvecklas för att samköra uppgifter om läkemedelsförskrivning med andra registerdata.
Footnotes
- ^ Kittelsen SA, Anthun KS, Goude F, Huitfeldt IM, Häkkinen U, Kruse M, Medin E, Rehnberg C, Rättö H; EuroHOPE study group. Costs and Quality at the Hospital Level in the Nordic Countries. Health Econ. 2015 Dec;24 Suppl 2:140-63. doi: 10.1002/hec.3260.

Hur kan det nordiska samarbetet kring uppföljning utvecklas?
För att skapa förutsättningar för samtliga nordiska länder att med samma process för datafångst, urval och analys, mäta och regelbundet leverera siffror för en uppsättning indikatorer på integrerad och sammanhållen vård, behövs en utvecklingsgrupp med nyckelpersoner från vart och ett av länderna. Utvecklingsgruppen bör antingen själva arbeta med analys av hälsodata på nationell nivå eller arbeta i nära anslutning till sådan verksamhet. Gruppen kan börja med att identifiera indikatorer som på kortare sikt är möjliga att implementera i samtliga länder, men parallellt med detta arbeta med de mer utmanande indikatorerna som kräver mer komplicerade samkörningar eller analysmetoder. En viktig uppgift för gruppen är vidare att utarbeta nya indikatorer, till exempel inom läkemedelsområdet, som kan bidra till att kunna mäta integrerad och sammanhållen vård på ett mer mångsidigt sätt än idag.
Munhälsa, tandvård och hälso- och sjukvård
Introduktion till ämnet
Det här avsnittet syftar till att beskriva hur munhälsa kan integreras mer i hälso- och sjukvårdssystemen i de nordiska länderna. En global strategi för oral hälsa antogs vid världshälsoförsamlingen (WHA75) i maj 2022 och nu startar ett arbete i medlemsländerna att ta fram en handlingsplan som ska styras av ett antal vägledande principer från strategin[1]DRAFT GLOBAL STRATEGY ON ORAL HEALTH. Hämtad 2022-06-16 från: https://apps.who.int/gb/ebwha/pdf_files/WHA75/A75_10Add1-en.pdf. En av dessa principer lyfter behovet av integration av oral hälsa i hälso- och sjukvården. En annan vägledande princip betonar vikten av personcentrering för en god munhälsa.
Länderna har generellt sett en god utveckling av munhälsan och en utbyggd offentlig och privat tandvård[2]Winkelmann J, Gómez Rossi J, van Ginneken E. Oral health care in Europe: Financing, access andprovision. Health Systems in Transition, 2022; 24(2): pp. 1–169.. Dagens tandvårdssystem i Norden karakteriseras dock av ett omfattande och komplext regelverk som utvecklats över tid. Systemen ställer höga krav på professionen att hålla sig uppdaterad och underlättar inte samverkan med andra aktörer utanför tandvårdssystemen.
Större eller mindre reformer inom ländernas tandvårds- och primärvårdssystem har föreslagits eller genomförts på senare tid. Samverkan mellan tandvård och hälso- och sjukvård i Norden är i bästa fall trevande och stöds inte effektivt i aktuell eller föreslagen reglering och policys. En tydligare integrering av ansvaret för en god munhälsa i hälso- och sjukvården har ökat i betydelse för patienter med flera samtidiga hälsoproblem och funktionsnedsättningar.
Framgångsrik integrering av oral hälsa har utvecklats inom den högspecialiserade vården som bedrivs centraliserat i de nordiska länderna. Dessa verksamheter har tillgång till anpassade tandvårdstjänster inom sjukhusen. Norge har nyligen byggt upp sjukhusbundna tandvårdskliniker i projektform som nyligen permanentats efter utvärdering[3]Forsøksordning med orale helsetjenester organisert i tverrfaglig miljø ved sykehus – Resultater fra kartlegging på forsøkssykehusene 2020. Hämtad 2022-06-16 från https://www.helsedirektoratet.no/rapporter/.
Behovet av ytterligare integrering för att främja munhälsan är störst för gruppen äldre med flera kroniska tillstånd som bor kvar i hemmet. Denna målgrupp har stor risk att tappa kontakt med tandvården. Tidiga förebyggande insatser uteblir ofta vilket ökar risken för allvarlig sjukdomsutveckling i munnen.
Footnotes
- ^ DRAFT GLOBAL STRATEGY ON ORAL HEALTH. Hämtad 2022-06-16 från: https://apps.who.int/gb/ebwha/pdf_files/WHA75/A75_10Add1-en.pdf
- ^ Winkelmann J, Gómez Rossi J, van Ginneken E. Oral health care in Europe: Financing, access andprovision. Health Systems in Transition, 2022; 24(2): pp. 1–169.
- ^ Forsøksordning med orale helsetjenester organisert i tverrfaglig miljø ved sykehus – Resultater fra kartlegging på forsøkssykehusene 2020. Hämtad 2022-06-16 från https://www.helsedirektoratet.no/rapporter/
Centrala iakttagelser
Det här avsnittet beskriver kortfattat de viktigaste lärdomarna från respektive land. Beskrivningarna för länderna har delats in i två områden; strukturering av tandvården och finansiering inom tandvården. För Sverige inkluderas dessutom iakttagelser avseende samverkan mellan tandvården och hälso- och sjukvården.
Danmark
Strukturering av tandvården
Tandvården i Danmark bedrivs i privat och offentlig regi där kommunen är huvudman. För sköra grupper i alla åldrar organiserar kommunerna omsorgs|tand|vård och specialtandvård med delvis olika målgrupper. Omsorgstandvården riktar sig till personer 18 år och äldre med fokus på den äldre befolkningen.
Finansiering inom tandvården
Tandvård för barn och unga är avgiftsfri till och med 17 års ålder. Omsorgstandvården och specialtandvården för sköra grupper subventioneras med låga patientavgifter och inkluderar viss specialisttandvård som tandreglering för barn och unga.
Norge
Strukturering av tandvården
Tandvården i Norge bedrivs i privat och offentlig regi. Den offentliga tandvården i Norge organiseras och finansieras av de 11 norska landstingen (fylke). Den norska tandvården styrs av Lov om tannhelsetjenesten som beskriver vilka grupper som har rätt till tandvårdsstöd. I lagen beskrivs också hur landstingen ska främja tandhälsan hos befolkningen och hur folktandvården ska sörja för nödvändig förebyggande tandvård och behandling.
Finansiering inom tandvården
Den offentliga tandvården är avgiftsfri för:
- Barn och ungdomar upp till 18 års ålder.
- Personer med psykisk funktionsnedsättning oavsett om de bor i särskilt boende eller i ordinärt boende.
- Äldre personer, funktionshindrade och långvarigt sjuka personer som bor på institution eller i eget boende med hemsjukvård.
- Andra grupper som det enskilda landstinget väljer att prioritera.
Den privata tandvården behandlar vuxna 20 år och äldre där de flesta betalar fullpris. Prissättningen är fri och bestäms av tandläkaren/tandhygienisten, vilket gör att kostnaden för tandvård kan variera.
Den nationella sjukvårdsförsäkringen medger återbetalning av kostnaden för vissa tandvårdsåtgärder för personer äldre än 18 år. Kompensation är endast möjlig i samband med sjukdom eller som konsekvens av sjukdom, för nödvändig förebyggande vård och för vård av specifika grupper som specificeras i den norska tandvårdslagen.
Sverige
Strukturering av tandvården
Den svenska tandvården är organisatoriskt uppdelad i offentliga och privata verksamheter. Omkring hälften av tandläkarna och tandhygienisterna är verksamma inom den privata sektorn. Generellt utför den offentliga folktandvården merparten av barn- och ungdomstandvården medan privattandvården utför merparten av vuxentandvården. Det finns dock stora geografiska skillnader när det gäller hur stor andel av patienterna som besöker den offentliga respektive den privata tandvården. Regionerna har ansvaret för att barn och unga regelbundet kallas till tandvården.
Finansiering inom tandvården
Distinktionen mellan tandvård och hälso- och sjukvård är viktig, inte minst eftersom tandvård till stor del finansieras genom egenavgifter medan hälso- och sjukvården till stor del finansieras av det allmänna. För tandvård finns det för den vuxna befolkningen dels ett statligt finansierat tandvårdsstöd, dels ett regionfinansierat stöd. Det statliga stödet ger ersättning vid höga kostnader men graden av egenfinansiering är ändå hög i jämförelse med hälso- och sjukvården. Inom det landstingsfinansierade stödet finns det ett särskilt stöd som riktar sig till personer som på grund av vissa sjukdomar och funktionsnedsättningar löper ökad risk för sjukdomar i munnen. Tandvården till barn och unga är avgiftsfri till och med det år personen fyller 23 år medan vuxna patienter betalar en betydande andel av tandvården själva.
Samverkan mellan tandvård och hälso- och sjukvård
En förutsättning för att samverkan mellan tandvård och hälso- och sjukvård ska kunna utvecklas vad gäller att koppla ihop processer som journalföring, läkemedelsförskrivning och andra typer av informationsöverföring mellan systemen, är att det finns juridiska förutsättningar för det. Eftersom både tandvård och hälso- och sjukvård omfattas av Patientdatalagen (2008:355), finns det inte något uppenbart hinder för att tandvårdens vårdgivare och hälso- och sjukvårdens vårdgivare att avtala om sammanhållen journalföring. Problemet är av mer praktisk natur i och med att tandvården och hälso- och sjukvården i hög utsträckning har olika journalsystem som inte är kompatibla.
Sedan 2015 har regeringen och SKR ingått överenskommelser med syftet att korta köer och väntetider och minska de regionala skillnaderna i cancervården. Detta har bland annat gjorts genom att införa standardiserade vårdförlopp vilka ska innehålla alla nödvändiga moment i utredning och behandling av cancer. Samordning mellan tandvård och hälso- och sjukvård i detta sammanhang är aktuellt vid cancer i munhåla och svalg, och detta är en typ av samverkan mellan tandvård och hälso- och sjukvård som fungerar väl.
Socialstyrelsen har identifierat tre komponenter som är nödvändiga för framgångsrik ömsesidig samverkan mellan tandvård och hälso- och sjukvård[1]https://www.socialstyrelsen.se/globalassets/sharepoint-dokument/artikelkatalog/ovrigt/2019-10-6428.pdf :
- En samsyn med en gemensam kunskapsbas. Ofta har samverkansformer utvecklats över lång tid och byggt på ackumulerad gemensam kunskap inom vedertagna verksamhetsområden.
- Patientens behov sätts i centrum. Fokus behöver vara på patientens behov av samverkan för att underlätta vårdprocessen eller minska risker för vårdskador.
- Ett ersättningssystem som ger en hållbar och långsiktig finansiering av vård som bedrivs i samverkan.
Footnotes

Finland
Strukturering av tandvården
Tandvård i Finland finns i offentlig och privat regi och båda domäner riktar sig till hela befolkningen. De grundläggande sociala tjänsterna för folkhälsa, tandvård och specialiserad hälso- och sjukvård som måste finnas tillgängliga i kommunerna definieras i lag[1]The Primary Health Care Act (66/1972). Hämtad 2020-02-15 från: https:// www.finlex.fi,[2]The Health Care Act (1326/2010). Hämtad 2020-02-15 från: https:// www.finlex.fi. Den specialiserade tandvården bedrivs vid distrikts- och universitetssjukhus och denna kan tillgodose anpassad tandvård efter remiss från både privat och offentlig tandvård[3]Legislation, content and organization of oral health care in relation to socio-economic low status groups Gunhild Vesterhus Strand, Eeva Widström, Lisa Bøge Christensen and Katharina Wretlind Tandläkartidningen 2021; 113 (4): 56–62.
Den offentliga tandvården som bedrivs vid hälsovårdscentraler är avgiftsfri för personer under 18 år. Av personer över 18 år väljer hälften privat tandvård där prissättningen är fri och socialförsäkringsinstitutionen subventionerar 15 procent av kostnaderna för bastandvården. Offentlig tandvård finansieras av kommunal och statlig skatt till 2/3 och patientavgifter till 1/3. Detta innebär en lägre prissättning jämfört med privat tandvård där patientavgiften i genomsnitt är dubbelt så hög. Prisskillnaden medför längre väntetider för vuxna patienter i den offentliga tandvården[4]Raittio, E, Kiiskinen, U, Helminen, S, Aromaa, A, Suominen, AL. Income-related inequality and inequity in the use of dental services in Finland after a major subsidization reform. Community Dent Oral Epidemiol 2015; 43: 240– 254..
Island
Strukturering av tandvården
På Island bedrivs all tandvård i privat regi. Det finns inte någon offentlig tandvård på Island.
Finansiering inom tandvården
Tandvården har fri prissättning, men barn i åldern 0–18 år erhåller avgiftsfri tandvård förutom en låg årlig avgift. Personer 67 år och äldre och funktionshindrade har rätt till ett tandvårdsstöd som täcker 50 procent av kostnaderna. Detta stöd infördes den 1 september 2018. Avsikten med stödet är att de båda aktuella grupperna ska få tillgång till tandvård oavsett deras finansiella status. Aktuella åtgärder som ingår i stödet är undersökningar, förebyggande åtgärder, fyllningar och andra typer av reparativa åtgärder som bedöms nödvändiga.
Footnotes
- ^ The Primary Health Care Act (66/1972). Hämtad 2020-02-15 från: https:// www.finlex.fi
- ^ The Health Care Act (1326/2010). Hämtad 2020-02-15 från: https:// www.finlex.fi
- ^ Legislation, content and organization of oral health care in relation to socio-economic low status groups Gunhild Vesterhus Strand, Eeva Widström, Lisa Bøge Christensen and Katharina Wretlind Tandläkartidningen 2021; 113 (4): 56–62
- ^ Raittio, E, Kiiskinen, U, Helminen, S, Aromaa, A, Suominen, AL. Income-related inequality and inequity in the use of dental services in Finland after a major subsidization reform. Community Dent Oral Epidemiol 2015; 43: 240– 254.
Färöarna
Strukturering av tandvården
På Färöarna bedrivs tandvården i offentlig och privat regi. Den offentliga tand|vår|den bedrivs av kommunerna och ansvarar för barn och ungdomar i åldern 0–17 år.
Finansiering inom tandvården
Tandvård för barn och unga, inklusive ortodonti, är avgiftsfri till och med 17 års ålder. Kommunerna finansierar tandvård till barn och unga enligt ovan och den kan utföras av tandläkare som är anställda både offentligt, privat eller en kombination. Fri tandvård, tandvårdssubvention, är tillgänglig för vuxna om:
- Tandvården måste ges på sjukhus
- Vid vissa missbildningar som läpp och gomspalt
- Det finns en ansökan om ekonomiskt stöd till socialtjänsten
Diskussion
I det här avsnittet kommenteras likheter och skillnader mellan integreringen av munhälsa och tandvård i hälso- och sjukvårdssystemen i de nordiska länderna. Avsnittet har delats in i de två delar som beskrivs i avsnitten ovan. Samlade erfarenheter från den nordiska workshop med experter som arrangerades i samarbete med European Observatory i december 2021 har lagts till diskussionen där det är relevant. Dessutom inkluderas en beskrivning av de nordiska ländernas arbete avseende utveckling av gemensamma kvalitetsindikatorer inom oral hälsa.
Strukturering av tandvården
I samtliga nordiska länder förutom på Island bedrivs tandvården i både privat och offentlig regi. I Danmark och på Färöarna bedrivs den offentliga tandvården av kommunerna, medan det i Norge är landstingen (fylke) som organiserar och finansierar den offentliga tandvården. Likt som i Norge är det i Sverige regionerna som ansvarar för att barn och unga regelbundet kallas till tandvården. Det varierar vilka delar av befolkningen som den privata respektive offentliga tandvården riktar sig mot; i exempelvis Sverige utför den offentliga tandvården majoriteten av barn- och ungdomstandvården medan den privata tandvården utför majoriteten av vuxentandvården. Även i Norge riktar sig den offentliga tandvården mot barn och unga, medan den privata behandlar vuxna 20 år och äldre. I Finland däremot riktar sig både den privata och offentliga tandvården mot hela befolkningen.
Under den workshop som arrangerades i samarbete med European Observatory med experter från de nordiska länderna konstaterades att tandvårdens uppbyggnad och organisatoriska struktur ger god tillgänglighet för friska oberoende äldre i samtliga nordiska länder. Tandvårdens struktur och särart stödjer dock inte samverkan med hälso- och sjukvård, omsorg och socialtjänst. Aktuella policyer på tandvårdsområdet kompenserar inte detta avstånd och de anses otillräckliga för att främja en god munhälsa för sköra äldre och äldre personer som är beroende av stöd från äldreomsorgen.
Finansiering inom tandvården
Gemensamt för samtliga nordiska länder är att tandvården är avgiftsfri för barn och unga upp till en viss ålder, där åldern skiljer sig något åt mellan länderna. I Danmark och på Färöarna är det upp till 17 år, medan det i Norge och på Island är upp till 18 år. I Sverige är det upp till och med det år personen fyller 23 år som tandvården är avgiftsfri. Viktigt att nämna dock är att i Norge avser detta den offentliga tandvården, då den privata tandvården är den som behandlar vuxna 20 år och äldre. I samtliga nordiska länder är även tandvården antingen avgiftsfri eller subventionerad för vissa grupper, exempelvis sköra grupper eller de med vissa funktionsnedsättningar.
Deltagarna på nordisk workshop ansåg att den särskilda subvention som förekommer som stöd till vissa sköra äldre inte nyttjas i avsedd utsträckning. Regelverken kan vara svåra att administrera av tandvården men det kan också bero på bristande kunskaper hos patienterna om vilka stöd som finns att tillgå. En ökad uppmärksamhet på munhälsa från andra delar av hälso- och sjukvård och äldreomsorg kan bidra till att fler nås av subventionerad tandvård.
Förebyggande tandvård för sköra äldre behöver individanpassas vid tilltagande sjukdom och funktionsnedsättning. Förloras kontakten med tandvården kan primärvården eller äldreomsorgen främja en god munhälsa genom att bidra till en förnyad kontakt med tandvården. Det förutsätter ökad kunskap om munhälsans betydelse för den allmänna hälsan. En ökad kunskap om munhälsa hos närstående och anhöriga kan bidra till denna utveckling.
Utveckling av gemensamma kvalitetsindikatorer
Det nordiska projektet för utveckling av gemensamma kvalitetsindikatorer inom oral hälsa inleddes 2007 och var ett av fyra indikatorprojekt som finansierades av Nordiska ministerrådet. De deltagande länderna var Danmark, Finland, Färöarna, Island, Norge och Sverige. Indikatorerna omfattar strukturindikatorer som tillgång på legitimerad tandvårdspersonal, processindikatorer som andel av befolkningen som besökt tandvården det senaste året, och resultatindikatorer som andelen kariesfria barn och unga. Arbetet med kvalitetsindikatorerna har dock fortsatt efter 2010 och återkommande uppföljningar av kvalitetsindikatorerna genomförs där jämförelser görs mellan de nordiska länderna. Dessa uppföljningar indikerar att munhälsan stadigt förbättras i de nordiska länderna. Detta bygger bland annat på att andelen kariesfria 12-åringar ökar och att andelen tandlösa i de nordiska länderna minskar. Samtidigt indikerar uppföljningarna att det finns ett uppdämt behov av tandvård i den vuxna befolkningen i samtliga nordiska länder. Arbetslösa, lågutbildade och låginkomsttagare är överrepresenterade i denna grupp[1]Quality indicators in oral health care, A Nordic Project. Helsedirektoratet 2019.
Ett antal förslag på policynivå för att främja integrering kunde fastställas efter genomförd workshop med nordiska experter. Förslagen ligger huvudsakligen i linje med WHO:s globala strategi för oral hälsa[2]DRAFT GLOBAL STRATEGY ON ORAL HEALTH. Hämtad 2022-06-16 från: https://apps.who.int/gb/ebwha/pdf_files/WHA75/A75_10Add1-en.pdf som antogs i maj 2022.
- Behov av individanpassade interventioner under hela livscykeln med fokus på förebyggande åtgärder. Inom äldreomsorgen behövs ett förebyggande tvärvetenskapligt arbetssätt med munhälsa som en integrerad del av vård och omsorg.
- Definition och reglering av kompetensbehov för vårdpersonal som är involverad i att bedöma och främja en god munhälsa. Tandvårdspersonal som exempelvis legitimerade tandhygienister behöver ingå som en del i det multidisciplinära teamet runt patienten. En mer tvärprofessionell utbildning bör eftersträvas, som skräddarsys efter det sammanhang där vården kommer att ges.
- Användning av e-hälsa kan vara fördelaktigt för äldre med tanke på deras nedsatta rörlighet. E-hälsa kan underlätta samverkan med remisser och distanskonsultationer. Digitala hälsotillämpningar kan också användas för simuleringar för att utbilda vårdpersonal (webutbildning).
- Indikatorer på munhälsa behöver ingå i uppföljning av kvalitet på äldreboenden och vid insatser i eget boende. Benchmarking av munhälsan mellan avdelningar på äldreboenden samt eget boende. Återkoppling av resultat är viktigt för att motivera/katalysera förändring.
Sammantaget finns det ett tydligt behov av policyer som integrerar munhälsa och allmän hälsa (dvs. på policynivå, inte bara beroende av individuella initiativ). Dessa policyer bör bestå av flera komponenter och inkludera uppföljning och benchmarking, såväl som tvärprofessionell utbildning och tvärvetenskapligt samarbete. Utvecklingen bör också involvera samhället i stort med potential till samskapande.
Footnotes
- ^ Quality indicators in oral health care, A Nordic Project. Helsedirektoratet 2019
- ^ DRAFT GLOBAL STRATEGY ON ORAL HEALTH. Hämtad 2022-06-16 från: https://apps.who.int/gb/ebwha/pdf_files/WHA75/A75_10Add1-en.pdf
Slutsatser
Nedan sammanfattas kort rapporten huvudsakliga slutsatser inom respektive temaområde:
Lagstiftning, policys och reformer som syftar till att främja integrerad vård och omsorg
- Majoriteten av de nordiska länderna har mer eller mindre decentraliserade styrsystem inom hälso- och sjukvården.
- Samtliga nordiska länder har under de senaste decennierna infört en rad reformer och överenskommelser inklusive uppdaterad lagstiftning, med syfte att främja sammanhållen och koordinerad vård och omsorg.
- Trots att flertalet reformer och lagförändringar görs på området sammanhållen vård har samtliga nordiska länder fortsatta utmaningar. De som framförallt drabbas av dessa brister, när det gäller bland annat samordning av vårdinsatser, är den äldre populationen och personer med många sjukdomar samtidigt.
- Sammanfattningsvis förefaller politiska initiativ ha begränsade möjligheter att påverka utvecklingen sammanhållna vårdprocesser som präglas av helhetssyn på patienten. Många initiativ tas men allt får inte gensomlag i praktiken på grund av en rad komplexa faktorer.
Hälsofrämjande och förebyggande arbete
- Det varierar mellan de nordiska länderna vem som är huvudsakligt ansvarig för det hälsofrämjande arbetet; i Danmark, Norge och Finland är kommunerna ansvariga, medan i Sverige och på Island har myndigheter ett större ansvar.
- Nationella riktlinjer eller nationella policyplaner inom området finns i samtliga nordiska länder.
- Gemensamma utmaningar handlar bland annat om att tydligt prioritera det hälsofrämjande och förebyggande arbetet i vårdprocesserna.
Arbete med existentiell hälsa
- Tydliga riktlinjer specifikt kopplade till existentiell hälsa saknas i de flesta nordiska länderna, även om vissa länder har strategier för att främja den psykiska hälsan hos befolkningen.
- Samtliga nordiska länder bedriver arbete som relaterar till existentiell hälsa. Formen för detta ser dock olika ut i olika länder, men några av de vanligaste fokusområdena innefattar samtalsstöd och äldres psykiska hälsa.
Val- och etableringsfrihet i hälso- och sjukvården
- Val- och etableringsfriheten i primärvård och specialiserad vård ser olika ut i de nordiska länderna; exempelvis har vissa länder valfrihet inom båda vårdformer och andra endast inom primärvården.
- I flera nordiska länder har reformer införts som syftar till att öka valfriheten inom hälso- och sjukvården.
- Utmaningar kopplat till koordinering, kontinuitet eller samarbete mellan aktörer inom vården lyfts fram i samtliga nordiska länder.
Möjligheter för uppföljning av integrerad och sammanhållen vård
- Endast ett fåtal indikatorer för integrerad och sammanhållen vård redovisas regelbundet för samtliga nordiska länder. Det bedöms dock finnas förutsättningar för att jämföra de nordiska länderna med avseende på fler av de indikatorer som kartlagts i detta projekt.
- Vid en jämförelse mellan de nordiska länderna är det viktigt att ensa metoderna för datainsamling, urval och analys. För att möjliggöra detta behövs en grupp med nyckelpersoner från vart och ett av länderna, som arbetar med analys av hälsodata på nationell nivå eller i nära anslutning till sådan verksamhet.
Integrering av munhälsa och tandvård i hälso- och sjukvårdssystemen
- De nordiska tandvårdssystemens struktur och särart stödjer inte effektivt samverkan med hälso- och sjukvård, omsorg och socialtjänst. Aktuella policyer bidrar inte till den integrering som ses nödvändig för att främja munhälsan för hemmaboende sköra äldre och äldre personer som är beroende av stöd från äldreomsorgen.
- Munhälsa är ofrånkomligen en integrerad del av vår hälsa och påverkar övriga delar. Detta faktum behöver beaktas i förhållande till den åldrande befolkningens behov av professionellt stöd då hälsa och funktionsförmågan sviktar.
- Ett tvärprofessionellt och tvärvetenskapligt angreppssätt föreslås på policynivå men behöver också grundläggas tydligare inom de hälsovetenskapliga läroplanerna.

Reflektioner inför framtiden
Alla nordiska länder har under senare år tagit en rad nationella initiativ för att stärka den nära vården och primärvården, och samma utveckling kan ses i flera andra europeiska länder. Motiven bakom dessa initiativ innefattar bland annat att skapa mer sammanhållna vårdprocesser med patienten och brukaren i centrum, samtidigt som det hälsofrämjande och sjukdomsförebyggande arbetet tydligare kan prioriteras.
Skälen för denna utveckling har dessutom stärkts under de senaste åren, och särskild i ljuset av erfarenheterna från pandemin, orsakad av Covid-19. För det första är den nödvändig för att skapa en hållbar hälso- och sjukvård som kan möta både nya kriser i form av exempelvis nya pandemier, eller utbrott av infektioner orsakade av antibiotikaresistenta bakterier. De ökade vårdbehoven som demografiska förändringar med fler äldre med flera diagnoser samtidigt är också faktorer som sätter fokus på att utveckla hälsosystemen. Därtill har kunskapen om hälsans bestämningsfaktorer och om psyko-biologiska samband ökat kraftigt; det finns i dag starkt vetenskapligt stöd för att hälsofrämjande, och patientcentrerade insatser ger effekt. Dessa förhållanden ställer nya krav på organisation, kompetens, förhållningssätt och arbetsmetoder inom hälso- och sjukvården.
Hälsofrämjande och förebyggande insatser är dessutom viktiga i alla delar av hälso- och sjukvården. Utifrån ett patientperspektiv handlar det om att optimera insatser av medicinsk sjukdomsbehandling, bidra till en god hälsa och öka livskvaliteten vid långvarig sjukdom. Hälso- och sjukvården har en viktig uppgift i att dels använda primärpreventiva insatser för att motverka att sjukdom uppstår, dels använda sekundärpreventiva insatser för att minska risken för återinsjuknande. Det finns utvecklade metoder och god evidens för nyttan i att erbjuda rådgivande samtal och stödinsatser inom vården för att främja goda levnadsvanor.
De nordiska länderna har, trots sina olikheter flera viktiga gemensamma nämnare vad gäller välfärdssamhällenas struktur, kultur, normer och arbetssätt. Det finns därför ett stort värde i att ytterligare öka samarbetet för utbyte av kunskap och erfarenheter samt utveckla arbetsmetoder för en hälsoorientering av hälso- och sjukvården i norden.
Utmaningarna som adresseras i den här rapporten delas med många andra länder. Med hälsofrämjande processer som utgångspunkt tydliggörs hälso- och sjukvården som en central aktör när det gäller att bidra till de övergripande globala målen om hållbar utveckling. Via det hälsofrämjande perspektivet som lyfts fram i Agenda 2030, stimuleras engagemang och innovation i hälso- och sjukvårdens verksamheter. Sedan länge har Världshälsoorganisationen (WHO) pekat på de betydande utmaningarna för hälso- och sjukvårdsystemen i många länder, beaktat den ökande andel människor som insjuknar i förebyggbara kroniska sjukdomar. Inom Europa har EU intensifierat arbetet med att stödja medlemsländerna på området genom en rad olika initiativ. Stort fokus ligger på att öka kraften i det förebyggande och hälsofrämjande arbetet, stärka primärvård och närsjukvård samt skapa en mer sammanhållen och integrerad vård.
Nedan lämnas ett antal förslag på rekommendationer för hur samarbetet mellan de nordiska länderna fortsatt kan utvecklas med syfte att fortsatt öka lärande. Rekommendationerna baseras på aktuell forskning, sammanställningen i denna rapport samt diskussioner med ett antal nyckelpersoner vid flera interaktiva seminarier som arrangerats inom ramen för projektet.
Utöka samarbetet kring evidensbaserade kunskapsunderlag
Genom ett utökat samarbete mellan länderna kommer också förbättrade evidensbaserade kunskapsunderlag kunna tas fram som kan underlätta prioritering på olika nivåer. Det är därför viktigt att personer från olika nivåer möts för att underlätta utbyte av kunskaper, lärande och erfarenheter.
Evidensbaserade underlag om olika metoder är också viktiga för att skapa genomslag på olika nivåer. Utbyte av kunskap och erfarenheter om effektiva insatser för hälsofrämjande patientcentrerade insatser behöver därför ske på både policynivå och i den kliniska verksamheten.
Utveckla gemensamma instrument som stöd för utvecklingsarbete
För att implementera nya arbetssätt inom vården är det angeläget med gemensamma instrument (t.ex. olika typer av skattningsskalor för självevaluering) som stöd för att underlätta utvecklingsarbete. Även på detta område är samarbete och ömsesidigt lärande mellan de nordiska länderna viktigt, Detta kan innefatta att länderna delar information och instrument för att öka lärandet och inspirera till nya arbetssätt. Därtill är olika former av standarder och värdefulla för att utveckla en hälsoinriktad hälso- och sjukvård.
Öka erfarenhetsutbytet om prioriteringar
Samarbetet behöver även stärkas när det gäller att utveckla prioriteringsarbete i hälso- och sjukvården. I dag vet vi att effektiva hälsofrämjande och förebyggande insatser kan optimera medicinska insatser, förebygga och mildra kroniska sjukdomar och genom detta spara resurser i hälso- och sjukvården både kort- och långsiktigt samt öka livskvaliteten för individen. Att arbeta med ett långsiktigt perspektiv och en hälsoinriktad hälso- och sjukvård stödjer och underlättar även för akut- och specialistvården.
Utveckla och stärk ett befolkningsinriktat arbete med hälso- och sjukvården som nav
I samtliga nordiska länder finns goda exempel på befolkningsinriktat förebyggande arbete med sjukvården som nav. I Sverige har flera regioner sedan länge arbetat med förebyggande arbete gentemot blivande mammor och barn; denna verksamhet anses vara en starkt bidragande orsak till den goda somatiska hälsan hos svenska barn. Däremot har det saknats motsvarade insatser för den vuxna befolkningen. I dag har dock förebyggande befolkningsinriktade program utvecklats. Ett sådant exempel är riktade hälsoundersökningar dit man bjuder in samtliga i vissa medelålders åldersgrupper. Dessa program har visat sig ha stor effekt för att minska insjuknande och död i hjärtkärlsjukdom och minska skillnader i hälsa, med god kostnadseffektivitet
Andra goda exempel på effektiva och lyckade insatser i de nordiska länderna är Ålands hälso- och sjukvård med uppsökande hälsosamtal för alla över 75 år. Samtalen genomförs vid hembesök av utbildad personal inom området, där det bland annat ges möjlighet till informationsspridning, erbjudande om stöd samt tidig upptäckt av ohälsa eller riskfaktorer för ohälsa.
I Norge har frisklivscentraler utformats för att ta emot patienter som är i riskzonen för att utveckla sjukdom men man tar även emot dem som redan utvecklat sjukdom. Frisklivscentralerna fokuserar sitt arbete på att förbättra människors levnadsvanor i samarbete med hälso- och sjukvården. I flera av de nordiska länderna har man också arbetat med strukturella insatser, t.ex. skattehöjningar på tobak, alkohol och ohälsosam mat.

Munhälsa behöver vara en del i sammanhållna vårdprocesser
Munhälsa är ofrånkomligen en integrerad del av vår hälsa och påverkar hälsan i stort. Detta faktum behöver beaktas i förhållande till den åldrande befolkningens behov av professionellt stöd då hälsa och funktionsförmågan sviktar. Arbetet med en handlingsplan för oral hälsa som nu initieras bland WHO:s medlemsstater har goda förutsättningar att förbättra munhälsan för utsatta delar av befolkningen som exempelvis sköra äldre.
Öka den gemensamma användningen av hälsodataregister
Ett ökat utbyte och samarbete kring användningen av hälsodataregister i hälso- och sjukvården i Norden kan kraftfullt bidra till att utveckla forskning och välfärd. Särskilt gäller detta om tillgången till hälsodatakällor underlättas – både självrapporterade individdata, vårddata och biobanker. En ökad användning av registerdata bidrar också till utvecklingen av förbättrade sammanhållna vårdprocesser.
Stärk nätverk för ökat erfarenhetsutbyte
De nordiska länderna behöver utöka samarbetet kring policyarbete inom hälsosystemen. Det gäller inte minst erfarenhetsutbyte och lärande gällande insatser för att arbeta hälsofrämjande och sjukdomsförebyggande och skapa en förstärkt hälsoorientering. Detta kan skapa ytterligare ökat fokus på det hälsoorienterade och patientcentrerade arbetssättet i vården – både på policynivå och i den kliniska verksamheten – och de nordiska länderna har många gemensamma utmaningar och likheter i hälso- och sjukvårdssystemen.
Ett exempel på ett pågående nätverksarbete är det internationella nätverket Health Promoting Hospitals (HPH) and Health Services initierades av Världshälsoorganisationen (WHO) för att skapa en hälsoorientering av hälso- och sjukvården i medlemsländerna. Varje nationellt nätverk består av nyckelpersoner som arbetar för att utveckla hälsoinriktat arbetssätt i hälso- och sjukvården i respektive land. Metoder och instrument har utvecklats både nationellt och internationellt. Exempelvis har HPH-nätverket utvecklat nya standarder för själevaluering.
Utveckla fortsatt beredskap för uppdrag av nordiska ministerrådet
Tvärsektoriellt samarbete på olika nivåer är avgörande för att lärande kring fungerande policys och strategier. I de nordiska länderna pågår olika typer av samarbete, bland annat genom uppdrag av Nordiska ministerrådet. En fortsatt öppenhet och beredskap för uppdrag inom området människors hälsa och välfärd i de nordiska länderna ökar möjligheten för framgångsrikt samarbete och utveckling.
Bilaga 1 – Definitoner av centrala begrepp
Integrerad vård
- Integrerad vård innebär en hög grad av samarbete och kommunikation mellan medarbetare inom vården.
- Medarbetarna delar information med varandra kopplat till vården av patienten och dennes vårdplan i syfte att tillgodose de biologiska, psykiska och sociala behoven hos patienten.
- De medarbetare som är involerade beror på patientens behov men kan exempelvis innefatta läkare, sjuksköterskor, psykologer och andra vårdmedarbetare.
Källa: Integrated health care. Hämtad 2022-06-14 från: https://www.apa.org/health/integrated-health-care
Personcentrerad vård
- En personcentrerad vård innebär att patienten, i samarbete med anhöriga, aktivt deltar i planering och genomförande av den egna vården
- Detta gäller både i sluten- och öppenvården samt inom akut vård och palliativ vård samt inom rehabilitering
- Detta markerar ett skifte bort från en typ av vård där patienten är en passiv mottagare av en medicinsk åtgärd
Källa: Personcentrerad vård. Hämtad 2022-06-14 från: https://www.vardhandboken.se/arbetssatt-och-ansvar/bemotande-i-vard-och-omsorg/bemotande-i-vard-och-omsorg-vardegrund/personcentrerad-vard/
Sammanhållna vårdkedjor/sammanhållen vård/samordnad vård
- Begreppen sammanhållna vårdkedjor, sammanhållen vård och samordnad vård används synonymt i den här rapporten.
- Det finns ingen tydlig definition av begreppen, men det finns däremot några kännetecken på en sammanhållen/samordnad vård- och omsorg som kan belysas, både ur ett patient-/brukarperspektiv och med effekter ur ett organisatoriskt perspektiv.
- Ur ett patient-/brukarperspektiv är det exempelvis trygghetsskapande, erbjudande av fasta kontakter och kontinuitet samt hjälp att ta nästa steg.
- Ur ett organisatoriskt perspektiv ska detta exempelvis leda till att information finns som följer patienten/brukaren, helhetsansvar, samsyn gällande individens behov och tydlighet avseende nästa steg i vården.
Källa: Indikatorer för sammanhållen vård och omsorg. Hämtad 2022-06-14 från: https://skr.se/download/18.42336a32177c8ab158d3fd70/1615301657651/Indikatorer%20fo%CC%88r%20sammanha%CC%8Allen%20va%CC%8Ard%20-%20en%20va%CC%88gledning.pdf
Koordinerad vård
- Koordinerad vård kan definieras som satsningar på systemnivå och/eller riktlinjer som säkerställer att patienter mottar tjänster med deras behov i centrum.
- Dessa tjänster är också integrerade i olika vårdsammanhang över tid.
Källa: Efficiency of health care delivery: co-ordination of care. Hämtad 2022-06-14 från: https://www.oecd.org/els/health-systems/efficiency-health-care-delivery.htm
Bilaga 2 – Aktuella lagar i respektive land som syftar till att främja koordinerad och integrerad vård och omsorg
Danmark
Övergripande lagstiftning inom området utgörs av Hälso- och sjukvårdslagen, Socialtjänstlagen, Lagen om social trygghet och administration samt Förvaltningslagen. Nedan följer de bestämmelser under respektive lagområde som syftar till en mer sammanhållen och koordinerad vård.
Hälso- och sjukvårdslagen
- Kap 2 § 203 anger att regionrådet och kommunfullmäktige i regionen ska samarbeta om hälsoinsatser och om sammanhållning mellan hälso-sektorn och de närliggande sektorerna.
- Kap. 2 § 204 anger att regionrådet och kommunfullmäktige ska inrätta en kommitté för koordinering av hälso- och sjukvården.
- Kap. 2 § 205 anger att dessa aktörer även ska ingå ett sundhedsaftale som ska godkännas av landets socialstyrelse.
- Socialtjänstlagen
- Kap. 1 § 1 anger att den omsorg som anges enligt lagen ska organiseras utifrån den enskildes behov och förutsättningar samt ske i samarbete med den enskilde
- Kap. 2 § 4 anger att kommunfullmäktige ska samarbeta med andra kommuner, regioner eller privata aktörer.
Lagen om social trygghet och administration
Innehåller bestämmelser kring kommunernas ansvar. Kommunfullmäktige ansvarar för och beslutar hur kommunen ska planera och genomföra sin verk-samhet inom social- och hälsoområdet i enlighet med socialtjänstlagen. Det finns ingen specifik reglering av äldreomsorgen
Förvaltningslagen
Lagen gör gällande att alla myndigheter är skyldiga att hänvisa medborgare till lämplig myndighet om en fråga tas upp som faller under en annan myndighet. Förvaltningslagen är tillämplig på alla offentliga myndigheter.
Norge
Övergripande lagstiftning inom området utgörs av; Hälso- och omsorgstjänstelagen (LOV-2011-06-24-30), Folkhälsolagen (LOV-2011-06-24-29), Patientlagen (LOV-1999-07-02-63), Specialistvårdslagen (LOV-1999-07-02-61), Helseforetaksloven (LOV-2001-06-15-93), Socialtjänstlagen (LOV-2009-12-18-131), samt Föreskrift om habilitering och rehabilitering, individuell plan och koordinator (FOR-2011-12-16-1256). Nedan följer de bestämmelser under respektive lagområde som syftar till en mer sammanhållen och koordinerad vård.
Hälso- och omsorgstjänstelagen
- Kap 6 § 1 anger att kommuner och regionala hälsomyndigheter är skyldiga att ingå samarbetsavtal för att kunna erbjuda patienter och brukare ett omfattande utbud av hälso- och sjukvårdstjänster
- Kap 6 § 2 anger vad som ska ingå i samarbetsavtalen. Avtalen ska bland annat innehålla riktlinjer för samarbete kring utskrivningsklara patienter och andra riktlinjer för att säkra sammanhållen vård- och omsorg till patienter i behov av koordinerad vård. Tillägg i denna paragraf gällande samarbete mellan helseforetak och kommuner antogs 2021.
- Kap 3 § 4 anger att kommunerna är förpliktade att samordna olika deltjänster och samarbeta med samkommuner, regioner och staten för att hälso- och omsorgstjänsterna ska fungera som en enhet
- Kap 7 § 1 anger att kommunerna ska utarbeta en individuell plan för patienter och brukare som är i behov av långvarig och koordinerad vård
- Kap 7 § 2 anger att patienter och brukare som är i behov av långvarig och koordinerad vård ska tilldelas en koordinator som bland annat ska säkerställa samordning vid framdriften av patientens individuella plan.
- Kap 7 § 3 anger att kommunerna ska ha en ansvarig enhet som är övergripande ansvarig för arbetet med den enskilda patientens individuella plan och vägledning för koordinatorer
Folkhälsolagen
Lagen infördes i och med landets samordningsreform 2012. Den tydliggör kommunernas övergripande ansvar för invånarnas hälsa. Lagen är avsedd att bidra till en bättre förankring av folkhälsoarbetet i kommunens politiska och administrativa ledning. Lagen ska även främja tvärsektoriellt samarbete för folkhälsa och förebyggande hälsoarbete.
Patientlagen
- Kap 2 § 1c anger att patienter har rätt att lista sig hos en läkare med fast läkaravtal
- Kap 2 § 5 anger att patienter och brukare som är i behov av långvarig och koordinerad hälso- och omsorg har rätt till att få en individuell plan upprättad
Specialistvårdslagen
Lagen syftar till att säkerställa kvalitét i landets specialiserade vård
- Kap 2 § 1e anger att de regionala helseforetakene ansvarar för att inom ramen för lagen se till att samarbete upprättas mellan regioner och kommuner
- Kap 2 § 5 anger att helseforetakene är ansvariga för att ta fram en individuell plan för patienter med behov av långvariga och samordnade tjänster
- Kap 2 § 5a anger att en koordinator ska utses för patienter med behov av komplex eller långvarig och samordnad vård. Koordinatorn ansvarar för uppföljning av patienten, säkerställer samordning av tjänster och att arbetet går framåt med patientens individuella plan
- Kap 2 § 5b anger att helseforetaket ska ha en koordinerande enhet med övergripande ansvar för habiliterings- och rehabiliteringsåtgärder i regionen samt ansvara för att utbilda och vägleda koordinatorer
Helseforetakslagen
Lagen syftar till att uppfylla målsättningarna i patientlagen och specialistvårdslagen. Regionala helseforetag ansvarar för att planera och organisera den specialiserade vården.
- Kap 10 § 41 anger att samarbete med andra ska ske om det krävs enligt lagstiftning eller för att uppnå satta mål
Socialtjänstlagen
Lagen syftar till att hjälpa utsatta barn, ungdomar och deras familjer till att få samordnad vård och omsorg.
- Kap 3 § 13anger att kommunerna ska samarbeta med andra förvaltningsnivåer och sektorer för att lösa uppgifterna som berörs i denna lag
- Kap 3 § 14 anger att kommunen bör samarbeta med användargrup-per- och frivillighetsorganisationer som arbetar med samma uppgifter som kommunens arbets- och välfärdsförvaltning
Föreskrift om habilitering och rehabilitering, individuell plan och koordinator - Kap 3 § 6 anger att det i kommunen ska finnas en koordinerande enhet för habilitering och rehabilitering
- Kap 4 § 11 anger att respektive helseforetak ska ha en koordinerande enhet för habilitering och rehabilitering i specialistvården
- Kap 5 § 16 anger att patienter och brukare som är i behov av långvarig och koordinerad hälso- och omsorg har rätt till att få en individuell plan upprättad
- Kap 5 § 18 anger att kommunens hälso- och omsorg samt helseforetaket är skyldiga att se till att en individuell plan upprättas för patienter och brukare som är i behov av långvarig och koordinerad vård
- Kap 5 § 19 anger bestämmelser om innehållet i den individuella planen
- Kap 5 § 21 anger att kommuner ska erbjuda patienter som är i behov av långvarig och koordinerad hälso- och omsorg i enlighet med hälso- och omsorgstjänstelagen en koordinator. Det här gäller oavsett om patienten eller brukaren har valt att upprätta en individuell plan. Koordinatorn ska säkerställa nödvändig uppföljning av patienten eller brukaren och säkerställa koordinering av tjänsterna samt framdriften av den individuella planen.
- Kap 5 § 22 anger att patienter som är i behov av komplexa eller långvariga och koordinerade tjänster i enlighet med specialistvårdslagen ska erbjudas en koordinator. Koordinatorn ska säkerställa nödvändig uppföljning av patienten och säkerställa koordinering av tjänsterna i samband med institutionell vård och med andra serviceaktörer samt säkerställa framdrift av patientens individuella plan. Koordinatorn måste vara en person med sjukvårdsutbildning
Sverige
Övergripande lagstiftning inom området utgörs av; Hälso- och sjukvårdslag (2017:30), Patientlag (2014:821), Patientsäkerhetslag (2010:659), Lag (2017:612) om samverkan vid utskrivning från sluten hälso- och sjukvård, samt, Socialtjänstlag (2001:453). Nedan följer de bestämmelser under respektive lagområde som syftar till en mer sammanhållen och koordinerad vård.
Hälso- och sjukvårdslag
- Kap. 7 § 3 anger att huvudmännen ska organisera primärvården så att alla ska kunna välja en fast läkarkontakt
- Kap. 16 § 2 anger att regionen och kommunen ska samverka så att en enskild, som kommunen ansvarar för, ges övrig vård och behandling som hans eller hennes tillstånd fordrar
- Kap. 16 § 4 anger att då den enskilde är i behov av insatser från både hälso- och sjukvården och socialtjänsten ska regionen och kommunen tillsammans upprätta en individuell plan. Den individuella planen ska beskriva vilka insatser som behövs, vilka insatser som respektive huvudman ansvarar för, vilka åtgärder som vidtas av någon annan än regionen eller kommunen och vem av huvudmännen som ska ha det övergripande ansvaret för planen.
Patientlag
- Lagen syftar till att stärka och tydliggöra patientens ställning samt till att främja patientens integritet, självbestämmande och delaktighet inom hälso- och sjukvårdsverksamheten.
- Kap. 6 § 1 anger att patientens behov av trygghet kontinuitet och säkerhet ska tillgodoses samt att insatser för patienten ska samordnas på ett ändamålsenligt sätt
- Kap. 6 § 2 anger att en fast vårdkontakt ska utses om patienten begär det eller om det är nödvändig för att tillgodose patientens behov av trygghet, kontinuitet, samordning och säkerhet
- Kap. 6 § 3 anger att patienten ska få möjlighet att välja en fast läkarkontakt inom primärvården
- Kap. 6 § 4 anger att en individuell plan ska upprättas för en enskild som är i behov av både hälso- och sjukvård och insatser från socialtjänsten
Patientsäkerhetslag
- Kap 6 § 6 anger att den som har ansvaret för hälso- och sjukvården av en patient ska se till att patienten och dennes närstående ges information enligt 3 kap. Patientlagen (2014:821). Patientlagen (2014:821)
- Kap. 3 § 2b anger att en patient som skrivs ut från sluten vård ska få sammanfattande information om den vård och behandling som getts under vårdtiden, om avsikten är att patienten ska få insatser från socialtjänst, kommunal hälso- och sjukvård eller den regionfinansierade öppna vården. Om information finns tillgänglig, ska patienten även få uppgifter om vem som är patientens fasta vårdkontakt, tidpunkt för när samordnad individuell planering avses genomföras och uppgifter om befintliga planer för vård och omsorg efter utskrivningen.
Lag om samverkan vid utskrivning från sluten hälso- och sjukvård
- Kap. 4 § 1 anger att en patient som efter utskrivning från sjukhus behöver insatser från både region och kommun ska få en samordnad individuell plan upprättad av representanter för de enheter som ansvarar för insatserna
- Kap. 4 § 3 anger att patientens fasta vårdkontakt i den regionfinansierade öppna vården ska skicka en kallelse om den samordnade individuella planeringen som avses i § 1 till berörda enheter
- Kap 4 § 4 anger att region och kommun i samråd ska utarbeta riktlinjer till vårdgivare och socialtjänstens aktörer avseende samverkan enligt denna lag.
Socialtjänstlag
- Kap 2 § 7 anger att regionen och kommunen tillsammans ska upprätta en individuell plan när den enskilde är i behov av insatser från både socialtjänsten och hälso- och sjukvården. Planen ska när det är möjligt upprättas tillsammans med den enskilde och ge möjlighet för närstående att delta
- Kap 3 § 4 anger att socialnämnden, när det är lämpligt, ska samverka med andra samhällsorgan, organisationer och föreningar
- Kap 3 § 5 anger att socialnämndens insatser för den enskilde, vid behov, ska genomföras i samverkan med andra samhällsorgan, organisationer och föreningar.
Finland
Övergripande lagstiftning inom området utgörs av Hälso- och sjukvårdslagen (1326/2020), Socialvårdslagen (1301/2014), Folkhälsolagen (66/1972), Äldreomsorgslagen (980/2012), Lag om patientens ställning och rättigheter (7885/1992) samt Lag om klientens ställning och rättigheter inom socialvården (812/200). Nedan följer de bestämmelser under respektive lagområde som syftar till en mer sammanhållen och koordinerad vård.
Hälso- och sjukvårdslagen
- Kap. 1 § 2 Lagens syfte anger att lagen syftar till att förbättra primärvårdens verksamhetsbetingelser och samarbetet mellan aktörerna inom hälso- och sjukvården
- Kap. 1 § 8a Socialvårdens och hälso- och sjukvårdens gemensamma service anger att socialvårdens och hälso- och sjukvårdens gemensamma service ska tillämpas i enlighet med patientens intresse och den service som möter stödbehoven och vården enligt det medicinska behovet
- Kap 4. § 32 Samarbete mellan socialvården och hälso- och sjukvården anger att om servicebehov krävs enligt socialtjänstlagen och detta innefattar hälso- och sjukvårdstjänster, ska de gemensamt delta i bedömning av patientens servicebehov och i utarbetandet av en klientplan.
- Kap. 4 § 33 Samarbete mellan primärvården och den specialiserade vården anger att samkommunen och kommunen ska samarbeta för att primärvård och specialiserad vård bildar en funktionell enhet.
- Kap. 4 § 34 Plan för ordnandet av hälso- och sjukvård anger att kommunerna inom en samkommun ska ta fram en plan som innehåller överenskommelser om samarbetet kring bland annat hälso- och sjukvård och social omsorg.
Socialvårdslagen
- Kap. 4 § 39 Klientplan innehåller bestämmelser kring upprättandet av en klientplan. Vid bedömningen av en patients servicebehov ska detta kompletteras med en klientplan om det inte är uppenbart onödigt att utarbeta den.
- Kap. 4 § 41 Sektorsövergripande samarbete anger att ansvarig myndighet inom socialvården ska se till att tillräcklig sakkunskap och kompetens med hänsyn till en persons individuella behov finns att tillgå.
- Kap. 4 § 42 Egen kontaktperson innehåller bestämmelser om egen kontaktperson, vilken ska utses för socialvårdsklienten för den tid som klientrelationen pågår.
Folkhälsolagen
- Kap. 2 Försök med ordnandet av vissa uppgifter innehåller bestämmelser som syftar till att social- och hälsovården bildar sammanhållen service som svarar mot äldre personers och andra klientgruppers behov. Kommuner eller samkommuner kan ansöka till social- och hälsovårdsministeriet om att få avvika från vissa bestämmelser i syfte att samordna socialvården och folkhälsoarbetet.
Äldreomsorgslagen
- Kap. 2 § 4 Samarbete anger att de kommunala verksamheterna ska samarbeta med varandra samt med offentliga myndigheter, företag och andra organisationer som företräder den äldre befolkningen.
- Kap. 2 § 5 Plan för att stödja den äldre befolkningen anger att kommunerna är skyldiga att ta fram en plan över de åtgärder som krävs för att stödja den äldre befolkningens hälsa och förmåga att klara sig på egen hand. Planerna ska främja rehabilitering och åtgärder som resulterar i att äldre personer kan bo kvar hemma.
- Kap. 3 § 16 Serviceplan anger att kommunen ansvarar för att, efter det att den äldre personens servicebehov har utretts, utarbeta en serviceplan för att stödja den äldre personen. Det här ska ske i samråd med patienten och dess närstående.
Lag om patientens ställning och rättigheter
- Kap. 2 § 4 a Plan för undersökning, vård eller medicinsk rehabilitering anger att hälso- och sjukvården vid behov ska utarbeta en plan där det framgår hur och inom vilka tidsramar vården av en patient ska ordnas.
Lag om klientens ställning och rättigheter inom socialvården
- Kap. 2 § 7 Service- och vårdplan anger att service-, vård-, rehabiliterings- eller någon annan motsvarande plan ska utarbetas när en klient får socialvård.
Island
Övergripande lagstiftning inom området utgörs av Hälso- och sjukvårdslagen (40/2007), Patientlagen (74/1997), Sjukvårdsförsäkringslagen (40/1991), Äldreomsorgslagen (125/1991) samt, Lag om tjänster för personer med funktionsvariationer (59/1992). Nedan följer de bestämmelser under respektive lagområde som syftar till en mer sammanhållen och koordinerad vård.
Hälso- och sjukvårdslagen
- Kap. 2 artikel 5 anger att de sjukvårdsorganisationer som tillhandhåller allmänna hälsovårdstjänster inom regionerna ska samarbeta gällande organiseringen av områdets hälsovårdstjänster.
Patientlagen
- Kap 1 artikel 3 anger att patienten har rätt till kontinuitet i vården och att samarbete äger rum mellan alla sjukvårdsutövare och institutioner som är involverade i behandlingen.
Socialtjänstlagen
- Kap 3 anger att socialtjänsten ska samarbeta med andra offentliga myndigheter och föreningar, organisationer och individer för att förbättra sociala förhållanden och omständigheter i kommunen
- Kap 10 anger att kommunfullmäktige ska arbeta för att äldre ska kunna leva ett normalt liv i hemmet så länge som möjligt och att nödvändiga institutionella anläggningar tillhandahållas vid behov.
Äldreomsorgslagen
- Kap 4 anger att ansträngningar ska göras för att samordna och koordinera vård och omsorg utifrån den äldres behov.
Lag om tjänster för personer med funktionsvariationer
- Artikel 3: innehåller bestämmelser kring patientens rätt till service.
- Artikel 12: innehåller bestämmelser kring individuell plan och serviceteam.
Grönland
De övergripande lagarna som kan kopplas till sammanhållen vård är: Landstogsforodning nr. 15 om sundhedsvæsenets ydelser, Landstogsforodning nr. 11 om ældreinstitutioner mv. Landstogsforodning nr. 15 om offentlig hjælp, med senere ændringer. Hjemmestyrets bekedtgorelse nr 31 af 6 om hjemmehjælp, samt Inatsisarutlov nr 20 av 23 om alderspension med senere ændringer.
Åland
De övergripande lagarna som kan kopplas till sammanhållen vård är: Landskapslagen om hälso- och sjukvården, Lagen om patientens ställning och rättigheter samt Socialvårdslagen
Om den här publikationen
De nordiska ländernas arbete för en mer sammanhållen vård och omsorg
Centrala iakttagelser av lagstiftning, policys och exempel på tillämpat arbete
Ingrid Schmidt, Peter Lundholm, Johan Fastbom och Frida Nyman
ISBN 978-92-893-7375-3 (PDF)
ISBN 978-92-893-7376-0 (ONLINE)
http://dx.doi.org/10.6027/temanord2022-548
TemaNord 2022:548
ISSN 0908-6692
© Nordic Council of Ministers 2022
Framsida: Socialstyrelsen
Övriga fotografier:
Inledning: Ricky Molloy/norden.org
Lagstiftning, policys och reformer med syfte att främja integrerad vård och omsorg: Magali Druscovich/Reuters/Ritzau Scanpix, Michael Bager/Jysk Fynske Medier/Ritzau Scanpix, Riitta Supperi/Keksi Agency, Business Finland
Hälsofrämjande och förebyggande arbete: Henning Bagger/Ritzau Scanpix, Yadid Levy/norden.org, Eiríkur Bjørnsson/Norden.org
Arbete med existentiell hälsa: AdobeStock/Business Finland, Maskot/Folio/imagebank.sweden.se, Riitta Supperi/Keksi Agency
Val- och etableringsfrihet i hälso- och sjukvården: Kristin Lidell/imagebank.sweden.se, Socialstyrelsen
Uppföljning av integrerad och sammanhållen vård: Johannes Jansson/Norden.org, Helena Wahlman/imagebank.sweden.se, Maskot/Folio/imagebank.sweden.se, Socialstyrelsen
Munhälsa, tandvård och hälso- och sjukvård: lafayett zapata montero/Unsplash, Caroline LM/Unsplash,
Slutsatser: Alexander Grey/Unsplash
Reflektioner inför framtiden: Eeva Anundi/Business Finland, Sofia Sabel/imagebank.sweden.se
Publicerad: 30.8.2022
Ansvarsfriskrivning
Denna publikation har finansierats av Nordiska ministerrådet. Men innehållet återspeglar inte nödvändigtvis Nordiska ministerrådets synpunkter, åsikter eller rekommendationer.
Rättigheter och tillstånd
Detta verk är tillgängligt under licensen Creative Commons Erkännande 4.0 Internationell (CC BY 4.0) https://creativecommons.org/licenses/by/4.0
Översättningar: Om du översätter detta verk, vänligen inkludera följande ansvarsfriskrivning: Denna översättning är inte producerad av Nordiska ministerrådet och ska inte betraktas som officiell. Nordiska ministerrådet kan inte hållas ansvarigt för översättningen eller eventuella fel i den.
Bearbetningar: Om du bearbetar detta verk, vänligen lägg till följande ansvarsfriskrivning tillsammans med tillskrivningen: Detta är en bearbetning av ett originalverk av Nordiska ministerrådet. De synpunkter och åsikter som uttrycks i bearbetningen är författarens/författarnas egna. Synpunkterna och åsikterna i denna bearbetning har inte godkänts av Nordiska ministerrådet.
Innehåll från tredje part: Nordiska ministerrådet äger nödvändigtvis inte varje enskild del av detta verk. Nordiska ministerrådet kan därför inte garantera att återanvändningen av innehåll från tredje part inte gör intrång i tredje parts upphovsrätt. Om du vill återanvända innehåll från tredje part står du för de risker sådana upphovsrättsintrång innebär. Du är ansvarig för att avgöra om det finns ett behov av att erhålla tillstånd för användning av innehåll från tredje part. Om ett tillstånd krävs är du också ansvarig för att erhålla ett relevant sådant från upphovsrättsinnehavaren. Exempel på innehåll från tredje part är tabeller, figurer och bilder, men det kan också röra sig av annan typ av innehåll.
Bildrättigheter (ytterligare tillstånd krävs för återanvändning):
Frågor om rättigheter och licenser bör riktas till:
Nordisk ministerråd/PUB
Nordens Hus
Ved Stranden 18
DK-1061 Köpenhamn
pub@norden.org
Det nordiska samarbetet
Det nordiska samarbetet är ett av världens mest omfattande regionala samarbeten. Det omfattar Danmark, Finland, Island, Norge och Sverige samt Färöarna, Grönland och Åland.
Det nordiska samarbetet är politiskt, ekonomiskt och kulturellt förankrat och en viktig del av europeiskt och internationellt samarbete. Den nordiska gemenskapen arbetar för ett starkt Norden i ett starkt Europa.
Det nordiska samarbetet vill stärka nordiska och regionala intressen och värderingar i en global omvärld. Gemensamma värderingar länderna emellan bidrar till att stärka Nordens ställning som en av världens mest innovativa och konkurrenskraftiga regioner.
Nordisk ministerråd
Nordens Hus
Ved Stranden 18
DK-1061 Köpenhamn
www.norden.org
Läs flera nordiska publikationer: www.norden.org/sv/publikationer